Gefäßmembran des Auges - Aufbau und Funktionen, Symptome und Erkrankungen
Die Aderhaut des Auges, auch Aderhaut genannt, ist die mittlere Membran des Sehorgans, die zwischen und liegt. Der Hauptteil der Aderhaut ist ein gut entwickeltes und streng geordnetes Netzwerk von Blutgefäßen. In diesem Fall liegen große Blutgefäße außerhalb der Schale, während im Inneren, näher an der Grenze zur Netzhaut, eine Kapillarschicht lokalisiert ist.
Die Hauptaufgabe Aderhaut- die ununterbrochene Stromversorgung der vier äußeren Schichten der Netzhaut, einschließlich der Fotorezeptorenschicht, und die Ausscheidung von Stoffwechselprodukten in den Blutkreislauf. Die Kapillarschicht ist von der Netzhaut durch eine dünne Bruchsche Membran getrennt, deren Funktion es ist, die Austauschprozesse zwischen Netzhaut und Aderhaut zu regulieren. Der perivaskuläre Raum dient aufgrund seiner lockeren Struktur als Leiter der hinteren langen Ziliararterien, die an der Blutversorgung des vorderen Teils des Sehorgans beteiligt sind.
Die Struktur der Aderhaut
Die Aderhaut gehört zum größten Teil des Gefäßtraktes Augapfel, die auch den Ziliarkörper umfasst und . Sie verläuft vom Ziliarkörper, begrenzt durch die Linea dentata, bis zu den Grenzen des Diskus.
Der Blutfluss zur Aderhaut wird durch die hinteren kurzen Ziliararterien bereitgestellt. Und das Blut fließt durch die Wirbelvenen. Eine begrenzte Anzahl von Venen (eine für jeden Quadranten des Augapfels) und ein massiver Blutfluss tragen zu einem langsamen Blutfluss bei, was die Wahrscheinlichkeit erhöht, dass sich aufgrund der Ansiedlung von Krankheitserregern infektiöse Entzündungsprozesse entwickeln. Es gibt keine empfindlichen Nervenenden in der Aderhaut, so sind seine Krankheiten schmerzlos.
In speziellen Zellen der Aderhaut, den Chromatophoren, gibt es einen reichen Vorrat an dunklem Pigment. Dieses Pigment ist für das Sehen sehr wichtig, da Lichtstrahlen, die durch offene Bereiche der Iris oder Sklera hindurchtreten, stören können gute Augen B. durch diffuse Beleuchtung der Netzhaut oder seitliches Licht. Außerdem bestimmt die in der Aderhaut enthaltene Pigmentmenge den Färbungsgrad.
Die Aderhaut besteht ihrem Namen entsprechend zum größten Teil aus Blutgefäßen, darunter mehrere weitere Schichten: der perivaskuläre Raum sowie die supravaskulären und vaskulären Schichten, die vaskulär-kapillare Schicht und die Basalschicht.
- Der perichoroidale perivaskuläre Raum ist ein schmaler Spalt, der die innere Oberfläche der Sklera von der Gefäßplatte abgrenzt, die von zarten Endothelplatten durchbohrt wird, die die Wände verbinden. Jedoch ist die Verbindung zwischen der Choroidea und der Sklera in diesem Raum ziemlich schwach und die Choroidea blättert leicht von der Sklera ab, beispielsweise während intraokularer Druckstöße während einer chirurgischen Behandlung. Zum vorderen Augenabschnitt vom hinteren, im Perichoroidalraum, gibt es zwei Blutgefäße, die von Nervenstämmen begleitet werden - dies sind lange hintere Ziliararterien.
- Die supravaskuläre Platte umfasst Endothelplatten, elastische Fasern und Chromatophoren - Zellen, die dunkles Pigment enthalten. Ihre Zahl in den Aderhautschichten nimmt nach innen merklich ab und verschwindet in der Choriokapillarschicht. Das Vorhandensein von Chromatophoren führt häufig zur Entwicklung von Aderhautnävi, und es treten häufig Melanome auf - die aggressivsten bösartigen Neubildungen.
- Die Gefäßplatte ist eine braune Membran, deren Dicke 0,4 mm erreicht, und die Größe ihrer Schicht hängt von den Bedingungen der Blutfüllung ab. Die Gefäßplatte umfasst zwei Schichten: große Gefäße mit außen liegenden Arterien und Gefäße mittleren Kalibers mit vorherrschenden Venen.
- Die choriokapillare Schicht, Gefäßkapillarplatte genannt, gilt als die bedeutendste Schicht der Aderhaut. Sie übernimmt die Funktionen der darunter liegenden Netzhaut und wird aus kleinen Arterien- und Venensträngen gebildet, die sich dann in viele Kapillaren auflösen, wodurch mehr Sauerstoff in die Netzhaut gelangen kann. Im Bereich ist ein besonders ausgeprägtes Kapillarnetz vorhanden. Die sehr enge Beziehung zwischen Aderhaut und Netzhaut ist der Grund dafür, dass Entzündungsprozesse in der Regel fast gleichzeitig sowohl die Netzhaut als auch die Aderhaut betreffen.
- Die Bruchsche Membran ist eine dünne, zweischichtige Platte, die sehr fest mit der Choriokapillarschicht verbunden ist. Es ist an der Regulierung der Sauerstoffversorgung der Netzhaut und der Ausscheidung von Stoffwechselprodukten ins Blut beteiligt. Die Bruch-Membran ist auch mit der äußeren Schicht der Netzhaut - dem Pigmentepithel - verbunden. Im Falle einer Veranlagung kommt es mit zunehmendem Alter manchmal zu Funktionsstörungen eines Strukturkomplexes, einschließlich der Choriokapillarschicht, der Bruchia-Membran und des Pigmentepithels. Dies führt zur Entwicklung einer altersbedingten Makuladegeneration.
Video über die Struktur der Aderhaut
Diagnose von Erkrankungen der Gefäßmembran
Methoden zur Diagnose von Pathologien der Aderhaut sind:
- lernen.
- Ultraschalldiagnostik (Ultraschall).
- Fluoreszierend, mit Beurteilung des Gefäßzustandes, Erkennung von Schäden an der Bruchschen Membran und neu gebildeten Gefäßen.
Symptome von Erkrankungen der Aderhaut
- Verringerte Sehschärfe.
- Sehverzerrung.
- Verletzung des Dämmerungssehens ().
- Fliegen vor den Augen.
- Verschwommene Sicht.
- Blitz vor den Augen.
Erkrankungen der Gefäßmembran des Auges
- Aderhautkolobom oder vollständiges Fehlen eines bestimmten Abschnitts der Aderhaut.
- Gefäßdystrophie.
- Choroiditis, Chorioretinitis.
- Ablösung der Aderhaut, die bei Sprüngen des Augeninnendrucks während Augenoperationen auftritt.
- Brüche in der Aderhaut und Blutungen - häufiger aufgrund von Verletzungen des Sehorgans.
- Nävus der Aderhaut.
- Neubildungen (Tumoren) der Aderhaut.
Die Aderhaut selbst (Aderhaut) ist der größte hintere Abschnitt der Aderhaut (2/3 des Volumens der Gefäßbahn), der sich von der Zahnlinie bis zum Sehnerv erstreckt und von den hinteren kurzen Ziliararterien (6-12) gebildet wird. , die am hinteren Pol des Auges durch die Sklera verlaufen .
Zwischen der Aderhaut und der Sklera befindet sich ein perichorioidaler Raum, der mit ausströmender intraokularer Flüssigkeit gefüllt ist.
Die Aderhaut hat eine Reihe von anatomischen Merkmalen:
- ohne empfindliche Nervenenden, daher verursachen die sich darin entwickelnden pathologischen Prozesse keine Schmerzen
- Sein Gefäßsystem anastomosiert nicht mit den vorderen Ziliararterien, wodurch bei Choroiditis der vordere Teil des Auges intakt bleibt
- Ein ausgedehntes Gefäßbett mit wenigen abführenden Gefäßen (4 Wirbelvenen) trägt dazu bei, den Blutfluss zu verlangsamen und Erreger verschiedener Krankheiten hier anzusiedeln
- begrenzt mit der Netzhaut assoziiert, die bei Erkrankungen der Aderhaut in der Regel auch am pathologischen Prozess beteiligt ist
- Aufgrund des Vorhandenseins des perichoroidalen Raums schält es sich leicht von der Sklera ab. Es wird hauptsächlich durch abgehende venöse Gefäße, die es in der Äquatorialregion perforieren, in einer normalen Position gehalten. Eine stabilisierende Rolle spielen auch die aus demselben Raum in die Aderhaut eindringenden Gefäße und Nerven.
Funktionen
- Ernährung und Stoffwechsel- liefert Lebensmittelprodukte mit Blutplasma bis zu einer Tiefe von 130 Mikrometern (Pigmentepithel, retinales Neuroepithel, äußere plexiforme Schicht sowie die gesamte foveale Netzhaut) an die Netzhaut und entfernt daraus Stoffwechselreaktionsprodukte, wodurch die Kontinuität der Photochemikalie sichergestellt wird Prozess. Außerdem versorgt die peripapilläre Aderhaut die prälaminare Region der Papille;
- Thermoregulierung- entfernt mit dem Blutfluss den Überschuss an Wärmeenergie, der während der Funktion von Photorezeptorzellen sowie während der Absorption von Lichtenergie durch das retinale Pigmentepithel während der Seharbeit des Auges erzeugt wird; die Funktion ist mit einer hohen Blutflussgeschwindigkeit in den Choriokapillaren und vermutlich mit der lobulären Struktur der Aderhaut und dem Überwiegen der arteriolären Komponente in der Makulachoroidea verbunden;
- strukturbildend- Aufrechterhaltung des Turgors des Augapfels aufgrund der Blutfüllung der Membran, die das normale anatomische Verhältnis des Auges gewährleistet und Benötigtes Level Austausch;
- Aufrechterhaltung der Integrität der äußeren Blut-Retina-Schranke- Aufrechterhaltung eines konstanten Abflusses aus dem subretinalen Raum und Entfernung von "Lipidtrümmern" aus dem retinalen Pigmentepithel;
- Regulierung des Ophthalmotonus, auf Kosten der:
- Kontraktion glatter Muskelelemente, die sich in der Schicht großer Gefäße befinden,
- Veränderungen in der Spannung der Aderhaut und ihrer Blutversorgung,
- Beeinflussung der Perfusionsgeschwindigkeit der Ziliarfortsätze (aufgrund der vorderen Gefäßanastomose),
- Heterogenität der Größen venöser Gefäße (Volumenregulierung);
Die extrazelluläre Matrix der Aderhaut enthält eine hohe Konzentration an Plasmaproteinen, die einen hohen onkotischen Druck erzeugen und die Filtration von Metaboliten durch das Pigmentepithel in die Aderhaut sowie durch die supraciliären und suprachoroidalen Räume gewährleisten. Aus der Suprachoroidea diffundiert Flüssigkeit in die Sklera, die Skleramatrix und die perivaskulären Fissuren der Emissäre und episkleralen Gefäße. Beim Menschen beträgt der uveosklerale Abfluss 35 %.
In Abhängigkeit von Schwankungen des hydrostatischen und onkotischen Drucks kann intraokulare Flüssigkeit von der Choriokapillarschicht resorbiert werden. Die Aderhaut enthält in der Regel eine konstante Blutmenge (bis zu 4 Tropfen). Eine Erhöhung des Volumens der Aderhaut um einen Tropfen kann zu einer Erhöhung des Augeninnendrucks um mehr als 30 mm Hg führen. Kunst. Das große Blutvolumen, das kontinuierlich durch die Aderhaut fließt, versorgt das retinale Pigmentepithel, das mit der Aderhaut verbunden ist, ständig mit Nahrung. Die Dicke der Aderhaut hängt von der Blutversorgung ab und beträgt im Mittel 0,2 bis 0,4 mm, peripher bis auf 0,1 mm abnehmend.
Die Struktur der Aderhaut
 Die Aderhaut erstreckt sich von der Linea dentata bis zur Öffnung des Sehnervs. An diesen Stellen ist es fest mit der Sklera verbunden. In der äquatorialen Region und an den Eintrittspunkten von Gefäßen und Nerven in die Aderhaut ist eine lockere Befestigung vorhanden. Für den Rest seiner Länge grenzt es an die Sklera an und ist durch einen schmalen Schlitz von ihr getrennt - suprachoroidal prowandern. Letzterer endet 3 mm vom Limbus entfernt und im gleichen Abstand vom Ausgang des Sehnervs. Die Ziliargefäße und Nerven verlaufen durch den suprachoroidalen Raum, und Flüssigkeit fließt aus dem Auge ab.
Die Aderhaut erstreckt sich von der Linea dentata bis zur Öffnung des Sehnervs. An diesen Stellen ist es fest mit der Sklera verbunden. In der äquatorialen Region und an den Eintrittspunkten von Gefäßen und Nerven in die Aderhaut ist eine lockere Befestigung vorhanden. Für den Rest seiner Länge grenzt es an die Sklera an und ist durch einen schmalen Schlitz von ihr getrennt - suprachoroidal prowandern. Letzterer endet 3 mm vom Limbus entfernt und im gleichen Abstand vom Ausgang des Sehnervs. Die Ziliargefäße und Nerven verlaufen durch den suprachoroidalen Raum, und Flüssigkeit fließt aus dem Auge ab.
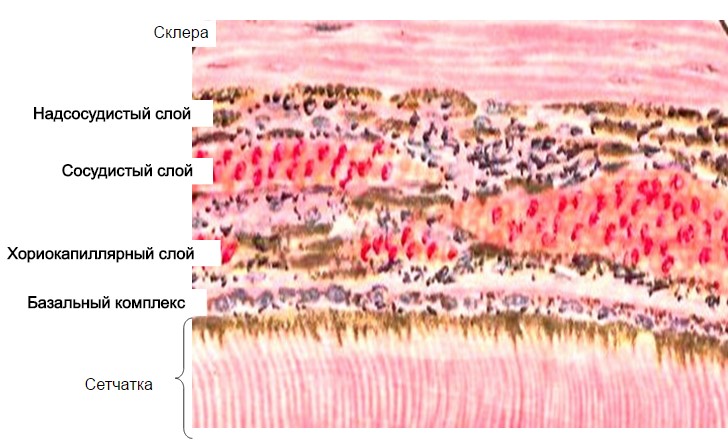 Die Aderhaut ist eine Formation bestehend aus fünf Schichten, die auf einem dünnen Bindestroma mit elastischen Fasern basieren:
Die Aderhaut ist eine Formation bestehend aus fünf Schichten, die auf einem dünnen Bindestroma mit elastischen Fasern basieren:
- suprachoroidea;
- eine Schicht großer Gefäße (Haller);
- Schicht mittlerer Gefäße (Zattler);
- choriokapillare Schicht;
- Glaskörperplatte oder Bruch-Membran.
Auf dem histologischen Schnitt besteht die Aderhaut aus Lumen von Gefäßen unterschiedlicher Größe, die durch lockeres Bindegewebe getrennt sind, darin sind Prozesszellen mit einem krümeligen braunen Pigment, Melanin, sichtbar. Die Anzahl der Melanozyten bestimmt bekanntlich die Farbe der Aderhaut und spiegelt die Art der Pigmentierung des menschlichen Körpers wider. In der Regel entspricht die Anzahl der Melanozyten in der Aderhaut der Art der allgemeinen Körperpigmentierung. Dank des Pigments bildet die Aderhaut eine Art Camera Obscura, die die Reflexion von durch die Pupille ins Auge einfallenden Strahlen verhindert und für ein klares Bild auf der Netzhaut sorgt. Wenn die Aderhaut beispielsweise bei hellhäutigen Personen wenig oder gar kein Pigment enthält, was bei Albinos beobachtet wird, ist ihre Funktionalität erheblich eingeschränkt.
Die Gefäße der Aderhaut machen ihren Hauptteil aus und sind Verzweigungen der hinteren kurzen Ziliararterien, die die Sklera am hinteren Pol des Auges um den Sehnerv herum durchdringen und eine weitere dichotome Verzweigung ergeben, manchmal vor dem Eindringen der Arterien in die Sklera. Anzahl von hinten kurze Ziliararterien reichen von 6 bis 12.
Die äußere Schicht wird von großen Gefäßen gebildet , zwischen denen sich ein lockeres Bindegewebe mit Melanozyten befindet. Die Schicht der großen Gefäße wird hauptsächlich von Arterien gebildet, die sich durch eine ungewöhnliche Breite des Lumens und Enge der Interkapillarräume auszeichnen. Es entsteht ein fast durchgehendes Gefäßbett, das nur durch die Lamina vitrea und eine dünne Schicht Pigmentepithel von der Netzhaut getrennt ist. In der Schicht der großen Gefäße der Aderhaut befinden sich 4-6 Wirbelvenen (v. Vorticosae), durch die der venöse Abfluss hauptsächlich aus dem hinteren Teil des Augapfels erfolgt. Große Venen befinden sich in der Nähe der Sklera.
Schicht der mittleren Gefäße folgt der äußeren Schicht. Es hat viel weniger Melanozyten und Bindegewebe. Die Venen in dieser Schicht überwiegen gegenüber den Arterien. Dahinter befindet sich die mittlere Gefäßschicht Schicht kleiner Gefäße , von denen Zweige in verlängern innerste - choriokapillare Schicht (Lamina choriocapillaris).
Choriokapillare Schicht in Durchmesser und Anzahl der Kapillaren pro Flächeneinheit dominiert gegenüber den ersten beiden. Es wird von einem System aus Präkapillaren und Postkapillaren gebildet und sieht aus wie breite Lücken. In das Lumen jeder solchen Lücke passen bis zu 3-4 Erythrozyten. In Bezug auf Durchmesser und Anzahl der Kapillaren pro Flächeneinheit ist diese Schicht am stärksten. Das dichteste Gefäßnetz befindet sich im hinteren Teil der Aderhaut, weniger intensiv - in der zentralen Makularegion und arm - im Bereich des Ausgangs des Sehnervs und in der Nähe der Zahnlinie.
Die Arterien und Venen der Aderhaut haben die übliche Struktur, die für diese Gefäße charakteristisch ist. Venöses Blut fließt aus der Aderhaut durch die Wirbelvenen. Die in sie einmündenden venösen Äste der Aderhaut sind sogar innerhalb der Aderhaut miteinander verbunden und bilden ein bizarres System von Whirlpools und eine Erweiterung am Zusammenfluss der venösen Äste - eine Ampulle, von der der Hauptvenenstamm abgeht. Wirbelvenen verlassen den Augapfel durch schräge Sklerakanäle an den Seiten des vertikalen Meridians hinter dem Äquator - zwei oben und zwei unten, manchmal erreicht ihre Anzahl 6.
Die innere Auskleidung der Aderhaut ist Glaskörperplatte oder Bruch-Membran die die Aderhaut vom retinalen Pigmentepithel trennt. Die durchgeführten elektronenmikroskopischen Untersuchungen zeigen, dass die Bruch-Membran eine Schichtstruktur aufweist. Auf der Glaskörperplatte befinden sich fest mit ihr verbundene Zellen des retinalen Pigmentepithels. An der Oberfläche haben sie die Form regelmäßiger Sechsecke, ihr Zytoplasma enthält eine beträchtliche Menge an Melaninkörnchen.
Ausgehend vom Pigmentepithel verteilen sich die Schichten in folgender Reihenfolge: Pigmentepithel-Basalmembran, innere Kollagenschicht, elastische Faserschicht, äußere Kollagenschicht und choriokapilläre endotheliale Basalmembran. Elastische Fasern sind in Bündeln über die Membran verteilt und bilden eine Netzschicht, leicht nach außen verschoben. In den vorderen Abschnitten ist es dichter. Die Fasern der Bruch-Membran sind in eine Substanz (amorphe Substanz) eingetaucht, die ein schleimiges, gelartiges Medium ist, das saure Mucopolysaccharide, Glykoproteine, Glykogen, Lipide und Phospholipide enthält. Die Kollagenfasern der äußeren Schichten der Bruch-Membran treten zwischen den Kapillaren aus und werden in die Verbindungsstrukturen der Choriokapillarschicht eingewebt, was zu einem engen Kontakt zwischen diesen Strukturen beiträgt.
suprachoroidaler Raum
Der äußere Rand der Aderhaut ist von der Sklera durch einen schmalen Kapillarschlitz getrennt, durch den suprachoroidale Platten von der Aderhaut zur Sklera verlaufen, die aus elastischen Fasern bestehen, die mit Endothel und Chromatophoren bedeckt sind. Normalerweise wird der suprachoroidale Raum fast nicht exprimiert, aber bei Entzündungen und Ödemen erreicht dieser potenzielle Raum eine erhebliche Größe aufgrund der Ansammlung von Exsudat hier, wodurch die suprachoroidalen Platten auseinandergedrückt und die Aderhaut nach innen gedrückt werden.
Der Suprachoroidalraum beginnt in einem Abstand von 2-3 mm vom Sehnervenausgang und endet etwa 3 mm vor dem Ansatz des Ziliarkörpers. Lange Ziliararterien und Ziliarnerven verlaufen durch den suprachoroidalen Raum zum vorderen Gefäßtrakt, der in das zarte suprachoroidale Gewebe gehüllt ist.
Die Choroidea weicht in ihrer ganzen Länge leicht von der Sklera ab, mit Ausnahme ihres hinteren Abschnitts, wo die darin eingeschlossenen dichotom trennenden Gefäße die Choroidea an der Sklera befestigen und ihre Ablösung verhindern. Außerdem kann die Ablösung der Aderhaut durch Gefäße und Nerven auf ihrer restlichen Länge verhindert werden, die aus dem suprachoroidalen Raum in die Aderhaut und den Ziliarkörper eindringen. Bei expulsiven Blutungen verursacht die Spannung und mögliche Trennung dieser Nerven- und Gefäßäste eine Reflexverletzung des Allgemeinzustands des Patienten - Übelkeit, Erbrechen und Pulsabfall.
Die Struktur der Gefäße der Aderhaut

Arterien
Die Arterien unterscheiden sich nicht von den Arterien anderer Lokalisationen und haben eine mittlere Muskelschicht und eine Adventitia, die Kollagen und dicke elastische Fasern enthält. Die Muskelschicht ist durch eine innere elastische Membran vom Endothel getrennt. Die Fasern der elastischen Membran verflechten sich mit den Fasern der Basalmembran von Endotheliozyten.
Wenn das Kaliber abnimmt, werden die Arterien zu Arteriolen. In diesem Fall verschwindet die durchgehende Muskelschicht der Gefäßwand.
Wien
Die Venen sind von einer perivaskulären Hülle umgeben, außerhalb derer sich das Bindegewebe befindet. Das Lumen der Venen und Venolen ist mit Endothel ausgekleidet. Die Wand enthält in geringer Menge ungleichmäßig verteilte glatte Muskelzellen. Der Durchmesser der größten Venen beträgt 300 Mikrometer und der kleinste, präkapillare Venolen, 10 Mikrometer.
Kapillaren
Die Struktur des Choriokapillarnetzwerks ist sehr eigenartig: Die Kapillaren, die diese Schicht bilden, befinden sich in derselben Ebene. In der Choriokapillarschicht befinden sich keine Melanozyten.
Die Kapillaren der Choriokapillarschicht der Aderhaut haben ein ziemlich großes Lumen, das den Durchgang mehrerer Erythrozyten ermöglicht. Sie sind mit Endothelzellen ausgekleidet, außerhalb derer Perizyten liegen. Die Zahl der Perizyten pro Endothelzelle der Choriokapillarschicht ist ziemlich hoch. Also, wenn in den Kapillaren der Netzhaut dieses Verhältnis 1:2 ist, dann in der Aderhaut - 1:6. Es gibt mehr Perizyten in der Foveolarregion. Perizyten sind kontraktile Zellen und an der Regulierung der Blutversorgung beteiligt. Ein Merkmal von Aderhautkapillaren ist, dass sie gefenstert sind, wodurch ihre Wand für kleine Moleküle, einschließlich Fluorescein und einige Proteine, durchlässig ist. Der Porendurchmesser liegt im Bereich von 60 bis 80 µm. Sie sind mit einer dünnen Zytoplasmaschicht bedeckt, die in den zentralen Bereichen (30 μm) verdickt ist. Fenestra befinden sich in den Choriokapillaren von der Seite, die der Bruch-Membran zugewandt ist. Zwischen den Endothelzellen der Arteriolen zeigen sich typische Verschlusszonen.
Um die Papille herum befinden sich zahlreiche Anastomosen der Aderhautgefäße, insbesondere der Kapillaren der Choriokapillarschicht, mit dem Kapillarnetz des Sehnervs, dh dem System der zentralen Netzhautarterie.
Die Wand arterieller und venöser Kapillaren wird von einer Schicht Endothelzellen, einer dünnen Basalschicht und einer breiten Adventivschicht gebildet. Die Ultrastruktur der arteriellen und venösen Teile der Kapillaren weist gewisse Unterschiede auf. In arteriellen Kapillaren befinden sich die kernhaltigen Endothelzellen auf der den großen Gefäßen zugewandten Seite der Kapillare. Zellkerne sind mit ihrer Längsachse entlang der Kapillare orientiert.
Von der Seite der Bruchschen Membran ist ihre Wand stark verdünnt und gefenstert. Verbindungen von Endothelzellen von der Seite der Sklera werden in Form von komplexen oder halbkomplexen Gelenken mit dem Vorhandensein von Obliterationszonen dargestellt (Klassifizierung von Gelenken nach Shakhlamov). Von der Seite der Bruch-Membran sind die Zellen durch eine einfache Berührung zweier zytoplasmatischer Fortsätze verbunden, zwischen denen eine breite Lücke besteht (Backlash Junction).
In venösen Kapillaren befindet sich das Perikaryon von Endothelzellen häufiger an den Seiten abgeflachter Kapillaren. Der periphere Teil des Zytoplasmas auf der Seite der Bruchschen Membran und der großen Gefäße ist stark verdünnt und gefenstert; venöse Kapillaren können auf beiden Seiten verdünntes und gefenstertes Endothel aufweisen. Der organoide Apparat von Endothelzellen wird durch Mitochondrien, Lamellenkomplex, Zentriolen, endoplasmatisches Retikulum, freie Ribosomen und Polysomen sowie Mikrofibrillen und Vesikel repräsentiert. Bei 5% der untersuchten Endothelzellen wurde eine Kommunikation der Kanäle des endoplasmatischen Retikulums mit den Basalschichten der Gefäße hergestellt.
In der Struktur der Kapillaren des vorderen, mittleren und hinteren Abschnitts der Schale zeigen sich geringfügige Unterschiede. Im vorderen und mittleren Abschnitt werden häufig Kapillaren mit geschlossenem (oder halbgeschlossenem) Lumen erfasst, im hinteren überwiegen Kapillaren mit weit offenem Lumen, was typisch für Gefäße in unterschiedlichen Funktionszuständen ist.Die bisher gesammelten Informationen ermöglicht es uns, kapillare Endothelzellen als dynamische Strukturen zu betrachten, die ständig ihre Form ändern, Durchmesser und Länge der Interzellularräume.
Das Vorherrschen von Kapillaren mit einem geschlossenen oder halbgeschlossenen Lumen in den vorderen und mittleren Abschnitten der Membran kann auf die funktionelle Mehrdeutigkeit ihrer Abschnitte hinweisen.
Innervation der Aderhaut
Die Aderhaut wird von sympathischen und parasympathischen Fasern innerviert, die von den Ziliar-, Trigeminus-, Pterygopalatin- und oberen Halsganglien in den Augapfel ausgehen wirken mit Ziliarnerven.
Im Stroma der Aderhaut enthält jeder Nervenstamm 50-100 Axone, die beim Durchdringen ihre Myelinscheide verlieren, aber die Schwannsche Scheide behalten. Vom Ganglion ciliare ausgehende postganglionäre Fasern bleiben myelinisiert.
Die Gefäße der supravaskulären Platte und das Stroma der Aderhaut sind außergewöhnlich reich mit parasympathischen und sympathischen Nervenfasern versorgt. Sympathische adrenerge Fasern, die von den zervikalen sympathischen Knoten ausgehen, haben eine vasokonstriktive Wirkung.
Die parasympathische Innervation der Aderhaut erfolgt sowohl vom N. facialis (Fasern aus dem Ganglion pterygopalatinum) als auch vom N. oculomotorius (Fasern aus dem Ganglion ciliare).
Neuere Studien haben das Wissen über die Charakteristika der Innervation der Aderhaut erheblich erweitert. Bei verschiedenen Tieren (Ratte, Kaninchen) und beim Menschen enthalten die Arterien und Arteriolen der Aderhaut eine große Anzahl von nitrergen und peptidergen Fasern, die ein dichtes Netzwerk bilden. Diese Fasern kommen vom N. facialis und verlaufen durch das Ganglion pterygopalatinum und nicht myelinisierte parasympathische Äste vom Plexus retroocularis. Beim Menschen befindet sich außerdem im Stroma der Aderhaut ein spezielles Netzwerk von nitrergen Ganglienzellen (positiv beim Nachweis von NADP-Diaphorase und Nitroxid-Synthetase), deren Neuronen untereinander und mit dem perivaskulären Netzwerk verbunden sind. Es wird darauf hingewiesen, dass ein solcher Plexus nur bei Tieren mit Foveola bestimmt wird.
Ganglienzellen sind hauptsächlich in den temporalen und zentralen Regionen der Aderhaut neben der Makularegion konzentriert. Die Gesamtzahl der Ganglienzellen in der Aderhaut beträgt etwa 2000. Sie sind ungleichmäßig verteilt. Ihre größte Anzahl findet sich auf der Schläfenseite und zentral. An der Peripherie befinden sich Zellen mit kleinem Durchmesser (10 μm). Der Durchmesser der Ganglienzellen nimmt mit dem Alter zu, möglicherweise aufgrund der Ansammlung von Lipofuszin-Körnchen in ihnen.
In einigen Organen wie der Aderhaut werden nitrerge Neurotransmitter gleichzeitig mit peptidergen nachgewiesen, die ebenfalls gefäßerweiternd wirken. Peptiderge Fasern stammen wahrscheinlich aus dem Ganglion pterygopalatinum und verlaufen im Nervus facialis und im Nervus petrosus major. Es ist wahrscheinlich, dass nitro- und peptiderge Neurotransmitter bei Stimulierung des Gesichtsnervs für eine Vasodilatation sorgen.
Der perivaskuläre Ganglionplexus erweitert die Gefäße der Aderhaut und reguliert möglicherweise den Blutfluss, wenn sich der intraarterielle Blutdruck ändert. Es schützt die Netzhaut vor Schäden durch die bei der Beleuchtung freigesetzte Wärmeenergie. Flügel et al. schlugen vor, dass Ganglienzellen in der Nähe der Foveola genau den Bereich vor den schädlichen Auswirkungen des Lichts schützen, in dem die größte Lichtbündelung auftritt. Es zeigte sich, dass bei Beleuchtung des Auges der Blutfluss in den an die Foveola angrenzenden Bereichen der Aderhaut signifikant ansteigt.
Die Aderhaut ist die mittlere Schicht des Auges. Einerseits Aderhaut des Auges grenzt an und auf der anderen Seite neben der Sklera des Auges. Der Hauptteil der Schale wird durch Blutgefäße dargestellt, die einen bestimmten Ort haben. Außen liegen große Gefäße und erst dann kleine Gefäße (Kapillaren), die die Netzhaut begrenzen. Die Kapillaren haften nicht fest an der Netzhaut, sie sind durch eine dünne Membran (Bruch-Membran) getrennt. Diese Membran dient als Regulator von Stoffwechselvorgängen zwischen Netzhaut und Aderhaut. Die Hauptfunktion der Aderhaut besteht darin, die Ernährung der äußeren Schichten der Netzhaut aufrechtzuerhalten. Außerdem transportiert die Aderhaut Stoffwechselprodukte und Netzhäute zurück in die Blutbahn.
Die Struktur der Aderhaut des Auges
Die Aderhaut ist der größte Teil der Gefäßbahn, die auch den Ziliarkörper umfasst und. In der Länge wird er einerseits durch den Ziliarkörper und andererseits durch die Papille begrenzt. Die Versorgung der Aderhaut erfolgt über die hinteren kurzen Ziliararterien und die Wirbelvenen sind für den Blutabfluss verantwortlich. Durch Aderhaut des Auges hat keine Nervenenden, ihre Krankheiten sind asymptomatisch.
Es gibt fünf Schichten in der Struktur der Aderhaut :
- perivaskulärer Raum;
- supravaskuläre Schicht;
- Gefäßschicht;
- vaskulär - kapillar;
- Bruchsche Membran.
Perivaskulärer Raum
- Dies ist der Raum, der sich zwischen der Aderhaut und der Oberfläche innerhalb der Sklera befindet. Die Verbindung zwischen den beiden Membranen wird durch Endothelplatten bereitgestellt, aber diese Verbindung ist sehr zerbrechlich und daher kann die Aderhaut zum Zeitpunkt einer Glaukomoperation abgestoßen werden. ![]()
supravaskuläre Schicht - vertreten durch Endothelplatten, elastische Fasern, Chromatophoren (Zellen mit dunklem Pigment).
Gefäßschicht - sieht aus wie eine Membran, ihre Dicke erreicht 0,4 mm, interessanterweise hängt die Dicke der Schicht von der Blutversorgung ab. Es besteht aus zwei Gefäßschichten: groß und mittel.
Gefäßkapillarschicht - Dies ist die wichtigste Schicht, die die Funktion der angrenzenden Netzhaut gewährleistet. Die Schicht besteht aus kleinen Venen und Arterien, die wiederum in kleine Kapillaren unterteilt sind, was eine ausreichende Sauerstoffversorgung der Netzhaut ermöglicht.
Bruch-Membran - Dies ist eine dünne Platte (Glaskörperplatte), die fest mit der Gefäßkapillarschicht verbunden ist und an der Regulierung des Sauerstoffgehalts beteiligt ist, der in die Netzhaut gelangt, sowie Stoffwechselprodukte zurück ins Blut. Die äußere Schicht der Netzhaut ist mit der Bruchschen Membran verbunden, diese Verbindung wird durch das Pigmentepithel hergestellt.
Diagnostische Methoden zur Untersuchung von Aderhauterkrankungen
— Fluoreszenz-Hagiographie - Mit dieser Methode können Sie den Zustand der Gefäße, die Schädigung der Bruch-Membran sowie das Auftreten neuer Gefäße beurteilen.
Symptome bei Erkrankungen der Aderhaut
Mit angeborenen Veränderungen :
- Colomba der Aderhaut - das vollständige Fehlen der Aderhaut in bestimmten Bereichen
Erworbene Änderungen ;
- Dystrophie der Aderhaut;
- Entzündung der Aderhaut - Choroiditis, aber meistens Chorioretinitis;
- Lücke;
- Ablösung;
- Geschwulst.
(473 Mal besucht, 1 Besuch heute)
Die Hauptfunktion der Aderhaut besteht darin, die vier äußeren Schichten der Netzhaut, einschließlich der Ebene der Stäbchen und Zapfen, mit Nährstoffen zu versorgen. Außerdem muss sie Stoffwechselprodukte aus der Netzhaut wieder in die Blutbahn abtransportieren. Die Kapillarschicht der Aderhaut wird von der Netzhaut durch eine dünne Bruchsche Membran abgegrenzt, die die in Netzhaut und Aderhaut ablaufenden Stoffwechselvorgänge reguliert. Gleichzeitig dient der perivaskuläre Raum aufgrund seiner lockeren Struktur als Leiter der hinteren langen Ziliararterien, die an der Blutversorgung des vorderen Augenabschnittes beteiligt sind.
Die Struktur der Aderhaut
Die Aderhaut ist der größte Bereich der Gefäßbahn im Augapfel, zu dem auch die Iris gehört. Sie verläuft vom Ziliarkörper mit einem Rand an der Linea dentata bis zum Diskus selbst.
Die Gefäßmembran wird durch kurze hintere Ziliararterien mit Blut versorgt. Der Blutabfluss erfolgt durch die Wirbelvenen des Auges. Eine kleine Anzahl von Venen (eine für jeden Quadranten oder Viertel des Augapfels) sowie ein ausgeprägter Blutfluss tragen zu einer gewissen Verlangsamung des Blutflusses mit einer hohen Wahrscheinlichkeit der Entwicklung infektiöser Entzündungsprozesse aufgrund der Ansiedlung pathogener Mikroben bei hier. Die Aderhaut hat keine empfindlichen Nervenenden, deshalb kann jede ihrer Krankheiten schmerzlos verlaufen.
Die Aderhaut ist reich an dunklem Pigment, das sich in speziellen Zellen, den sogenannten Chromatophoren, befindet. Dieses Pigment ist unglaublich wichtig für das Sehen, denn die Lichtstrahlen, die durch die offenen Bereiche der Iris oder Sklera eintreten, könnten ohne es bei diffuser Beleuchtung der Netzhaut oder durch Seitenlicht das gute Sehen beeinträchtigen. Die Pigmentmenge in dieser Schicht bestimmt auch die Farbintensität des Fundus.
Getreu ihrem Namen besteht die Aderhaut hauptsächlich aus Gefäßen. Es enthält mehrere Schichten: supravaskuläre, vaskuläre, vaskulär-kapillare, basale Schichten und perivaskulären Raum.
Der perichoroidale oder perivaskuläre Raum ist ein schmaler Spalt, der entlang der Grenze der Innenfläche der Sklera und der Gefäßplatte verläuft und von zarten Endothelplatten durchdrungen wird. Diese Platten verbinden die Wände miteinander. Schwache Verbindungen in diesem Raum zwischen der Sklera und der Aderhaut ermöglichen es jedoch, dass sich die Aderhaut leicht von der Sklera ablöst, beispielsweise während intraokularer Druckstöße, während einer Operation z. Vom hinteren zum vorderen Augenabschnitt verläuft ein Paar Blutgefäße im Perichoroidalraum - die hinteren langen Ziliararterien, die von Nervenstämmen begleitet werden.
Die supravaskuläre Platte enthält Endothelplatten, elastische Fasern und Chromatophoren - Zellen, die dunkle Pigmente enthalten. Die Anzahl der Chromatophoren in den Schichten der Aderhaut von außen nach innen nimmt merklich ab, außerdem fehlen sie in der Choriokapillarschicht vollständig. Das Vorhandensein von Chromatophoren kann zur Entwicklung oder sogar zu den aggressivsten bösartigen Tumoren führen.
Die Gefäßplatte ist eine braune Membran, deren Dicke 0,4 mm nicht überschreitet und deren Dicke vom Füllstand des Blutes abhängt. Die Aderhautplatte besteht aus zwei Schichten: außen liegende große Gefäße mit einer erheblichen Anzahl von Arterien sowie Gefäße mittleren Kalibers, unter denen Venen vorherrschen.
Die Choriokapillarschicht oder Gefäßkapillarplatte ist die wichtigste Schicht der Aderhaut, die die Funktion der darunter liegenden Netzhaut sicherstellt. Die Gefäßkapillarplatte wird aus kleinen Venen und Arterien gebildet, die sich später in mehrere Kapillaren auflösen und mehrere rote Blutkörperchen in einer Reihe passieren, wodurch mehr Sauerstoff in die Netzhaut gelangen kann. Besonders ausgeprägt ist das Netzwerk von Kapillaren, die das Funktionieren der Region sicherstellen. Die enge Beziehung zwischen Aderhaut und Netzhaut kann dazu führen, dass Entzündungsprozesse unmittelbar sowohl die Netzhaut als auch die Aderhaut betreffen.
Die Bruchsche Membran ist eine zweischichtige dünne Platte. Es verbindet sich sehr eng mit der Choriokapillarschicht an der Aderhaut, ist an der Regulierung des Sauerstoffeinstroms in die Netzhaut beteiligt und sorgt für den Abtransport von Stoffwechselprodukten zurück in den Blutkreislauf. Die Bruch-Membran ist auch mit der äußeren Schicht der Netzhaut - dem Pigmentepithel - verbunden. Bei Vorliegen einer Veranlagung oder mit zunehmendem Alter können sich Funktionsstörungen eines Komplexes von Strukturen entwickeln: der Choriokapillarschicht, der Bruchschen Membran und des Pigmentepithels, mit Beginn der altersbedingten Makuladegeneration.
Methoden zur Diagnose von Erkrankungen der Aderhaut (Aderhaut)
Fluoreszierend mit Beurteilung des Gefäßzustandes, Schädigung der Bruchmembran, Entstehung neu gebildeter Gefäße.
Gefäßauge [tunica vasculosa bulbi(PNA) tunica media oculi(JNA) tunica vasculosa oculi(BNA); syn.: Gefäßtrakt des Auges, Uvea] - die mittlere Schale des Augapfels, reich an Blutgefäßen und zwischen der Sklera und der Netzhaut gelegen.
In der Aderhaut des Auges (Augapfel, T.) wird ein vorderer Abschnitt unterschieden, dargestellt durch die Iris (siehe) und den Ziliarkörper (siehe), und der hintere - die Aderhaut selbst oder die Aderhaut, die den größten Teil einnimmt der S. des Sees. Richtig S. o. B. im 5. Monat gebildet wird. intrauterine Entwicklung aus einem starken Mesodermprozess *, der in die Höhle der Augenmuschel an der Stelle eindringt, an der der Stiel der Augenmuschel in sie übergeht.
Anatomie
Eigentlich S. o. erstreckt sich von der gezackten Kante (ora serrata) bis zum Sehnerv (siehe). Draußen grenzt es an die Sklera (siehe), die durch einen schmalen Schlitz von ihr getrennt ist - der perichoroidale Raum (periovaskulärer Raum, T.; spatium perichoroide-ale), der schließlich erst in der zweiten Lebenshälfte des Kindes gebildet wird. Es ist nur im Bereich des Sehnervenausgangs fest mit der Sklera verbunden. Von innen zum eigentlichen S. o. die Netzhaut ist eng benachbart (siehe). Die Dicke des tatsächlichen S. o. variiert je nach Blutversorgung von 0,1 bis 0,4 mm.
Gefäßsystem eigentlich S. über. Es wird durch 8-12 hintere kurze Ziliararterien (aa. ciliares breves) dargestellt, To-Roggen sind Äste der Augenarterie (a. ophthalmica) und dringen in den S.-eigenen See ein. am hinteren Pol des Augapfels und bilden ein dichtes Gefäßnetz. Venöses Blut aus S. des Sees. B. fließt durch die Wirbelvenen (vv. vorticosae), die den Augapfel durch schräge Kanäle in der Sklera mit 4-6 Stämmen verlassen.
Innerviere S. etwa. lange und kurze Ziliarnerven (nn. ciliares longi et breves).
Histologie
In eigentlich S. etwa. Es werden 5 Schichten unterschieden (Abb.): 1) suprachoroidale Platte - die äußere Schicht neben der Sklera, bestehend aus dünnen Bindegewebsplatten, die in 5-7 Reihen angeordnet und mit mehrfach verarbeiteten Pigmentzellen bedeckt sind (siehe); 2) eine Schicht großer Gefäße (Haller-Schicht), bestehend aus ziemlich großen, überwiegend venösen Gefäßen, deren Lücken mit lockerem Bindegewebe und Pigmentzellen gefüllt sind; Wirbelvenen stammen aus dieser Schicht; 3) eine Schicht mittlerer Gefäße (Sattler-Schicht), die hauptsächlich aus arteriellen Gefäßen besteht und weniger Pigmentzellen enthält als die Haller-Schicht; 4) die Choriokapillarschicht (Aderhautkapillarplatte, Lamina choroidocapillaris), die eine besondere Struktur aufweist (Laktenkapillaren befinden sich in derselben Ebene und unterscheiden sich in einer ungewöhnlichen Lumenbreite und engen Kapillarräumen), wodurch ein fast kontinuierlicher Blutsammler entsteht entsteht, nur durch eine Glasplatte von der Netzhaut getrennt; Das Gefäßnetz in der Choriokapillarschicht ist besonders dicht am hinteren Pol des Augapfels im Bereich der zentralen Fossa der Netzhaut, der die Funktionen des zentralen und erfüllt Farbsehen; 5) eine Glasplatte oder Bruch-Membran (Basalkomplex oder Basalplatte, T.), 2-3 Mikrometer dick, die die Aderhaut vom retinalen Pigmentepithel trennt.
Perivaskuläre Räume eigentlich S. des Sees. sind vom Stroma besetzt, das aus lockerem Bindegewebe besteht (siehe). Neben Fibrozyten und wandernden Histiozyten sind S.'s eigene o. enthält Pigmentzellen, Körper und zahlreiche Prozesse to-rykh sind mit kleinen Körnern braunen Pigments gefüllt. Sie geben eigentlich S. etwa. B. dunkle Färbung.
Physiologie
Eigentlich S. o. sorgt für Ernährung und normale Funktion der Netzhaut: Die Choriokapillarschicht versorgt die äußeren Schichten der Netzhaut, einschließlich der Schicht aus Stäbchen und Zapfen, mit Blut, wo das kontinuierlich abbauende Rhodopsin (Sehpurpur) wiederhergestellt wird, das für das Sehen notwendig ist (siehe). Außerdem eigentlich S. etwa. Aufgrund des Vorhandenseins von Chemotensionsrezeptoren ist es an der Regulation von Ophthalmotonus beteiligt.
Forschungsmethoden
Zu den Untersuchungsmethoden gehören Ophthalmoskopie (siehe), Ophthalmochromoskopie, Diaphanoskopie (siehe), Fluoreszein-Angiographie (siehe), Ultraschallbiometrie (siehe Ultraschalldiagnostik). Zur Diagnose von Neubildungen eigentlich südlich des Sees. Verwenden Sie Radioisotopenstudien mit radioaktivem Phosphor 32P, Jod 1311, Krypton 85kg.
Zur Klärung der Diagnose werden häufig immunologische Forschungsmethoden eingesetzt (siehe Immundiagnostik). Dazu gehören serologische Untersuchungen: Agglutinationsreaktionen (siehe), Präzipitation (siehe), Mikropräzipitation nach Wagne (Nephelometrie-Methode), Komplementbindungsreaktion (siehe); quantitative Bestimmung von Immunglobulinen in biol. Flüssigkeiten (Blutserum, Tränenflüssigkeit, Kammerwasser der vorderen Augenkammer usw.) nach der Mancini-Methode. Für die Untersuchung der zellulären Immunität werden Reaktionen der Blastotransformation von Lymphozyten (siehe), Hemmung der Migration von Leukozyten, Leukozytolyse verwendet. Zur Klärung der Ätiologie entzündlicher Erkrankungen (Choroiditis, Uveitis) werden auch fokale Tests mit spezifischen Allergenen (Tuberkulin, Toxoplasmin, gereinigte bakterielle und virale Antigene, Gewebeantigene von S. o. g.) durchgeführt. Das Allergen wird auf die Haut aufgetragen oder intradermal, subkutan oder durch Elektrophorese verabreicht, wonach der Verlauf der Choroiditis (oder Uveitis) überwacht wird. Der Test gilt als positiv, wenn eine Exazerbation der Choroiditis (Uveitis) auftritt oder wenn die Entzündung zurückgeht.
Pathologie
Unterscheiden die Fehlbildungen, die Beschädigungen, die Erkrankungen, die Geschwülste S. des Sees. G.
Entwicklungsstörungen. Die häufigste Anomalie der Entwicklung eigentlich südlich des Sees. B. ist colobo-ma (siehe). Manchmal trifft sich die Unterentwicklung S. des Sees. B. - Chorioderämie, Altersflecken S. o. B. Roggen bedürfen keiner besonderen Behandlung.
Schäden werden bei durchdringenden Wunden, Prellungen, chirurgischen Eingriffen beobachtet (siehe Auge, Schaden).
Ablösung eigentlich S. etwa. kann bei Augenschäden sowie nach Bauchoperationen am Augapfel (Anti-Glaukom, Kataraktextraktion etc.) auftreten. Gleichzeitig sammelt sich im Perichoroidalraum ein Transsudat an, das den eigentlichen Süden des Sees abblättert. aus der Sklera. Ablösung eigentlich S. etwa. kann auch das Ergebnis einer Blutkrankheit sein
Handhabung darin starker Rückgang Augeninnendruck.
Keil, Ablösungsspuren richtig S.o. B. abnehmen visuelle Funktionen, kleine und unebene Vorderkammer des Augapfels, Senkung des Augeninnendrucks. Bei der Ophthalmoskopie ist eine graue "Blase" des abgeblätterten S. o. sichtbar. Die Diagnose wird auf der Grundlage eines Keils, von Bildern, Perimetriedaten, Ultraschalluntersuchungen (siehe Ultraschalldiagnostik, Augenheilkunde) und Diaphanoskopie (siehe) gestellt. Die Behandlung ist konservativ: subkonjunktivale Injektionen von Koffein, Dexazon, oralem Digoxin, Veroshpiron, Asco-Rutin. Wenn kein Effekt angezeigt wird chirurgische Behandlung: hintere Trepanation der Sklera (siehe) oder Sklerotomie (siehe Sklera), um überschüssige perichoroidale Flüssigkeit zu entfernen. Die Prognose für eine rechtzeitige Behandlung ist günstig.
Krankheiten. Entzündungsprozesse können sich in allen Teilen der Aderhaut entwickeln (siehe Uveitis) oder nur in ihrem hinteren Teil - hintere Uveitis oder Choroiditis (siehe).
Merkmale der Struktur und Funktion von S. o. B. die Originalität entzündlicher Prozesse bestimmen. Die Fülle an Gefäßen, Anastomosen zwischen ihnen und das weite Lumen der Kapillaren bewirken eine Verlangsamung des Blutflusses und schaffen günstige Bedingungen für die Ansiedlung im Süden des Sees. Bakterien, Toxine, Viren, Protozoen und andere patol. Agenten. Eine große Anzahl von Pigmentzellen, Histiozyten, das Vorhandensein von Proteinen, Mucopolysacchariden (Glykosaminoglykanen) bestimmt die hohe antigene Organspezifität von S.'s eigenem See. und schafft die Voraussetzungen für die Entstehung von Allergien mit inf. Läsionen. Immunkonflikte können sich durch allergische Reaktionen eines verzögerten Typs (häufiger) und eines sofortigen Typs manifestieren.
Tumore. Aus gutartige Tumore es gibt Neurinome (siehe), Angiome, Jeevuses (siehe Neva s, Augen). Aderhautneurome entwickeln sich normalerweise vor dem Hintergrund einer Neurofibromatose (siehe). S. Angiome über. werden selten beobachtet, gelten sie als Fehlbildung des Gefäßsystems des Auges. In der Regel werden sie mit ähnlichen Anomalien der Gesichtshaut und der Schleimhäute kombiniert.
Bösartige Tumore eigentlich S. des Sees. sind in primäre und sekundäre unterteilt. Primärtumoren entwickeln sich aus S. eigenen Bestandteilen des Sees. B. sekundär - mit Metastasen aus dem primären Fokus in der Brustdrüse, Lunge, ging. - kish. Trakt.
Der am weitesten verbreitete bösartige Tumor eigentlich S. des Sees. ist ein Melanom (siehe). Zur Behandlung von bösartigen Tumoren wird Laserkoagulation verwendet (siehe Laser), Tumorresektion, kryodestruktive Operationen (siehe Kryochirurgie), je nach Indikation - Strahlentherapie, Chemotherapie, manchmal greifen sie auf die Entfernung des Augapfels zurück (siehe Augenenukleation) .
Exzision von peripheren Abteilungen tatsächlich S. des Sees. in Kombination mit Kryotherapie wird durchgeführt, wenn Tumore entfernt werden. Dissektion eigentlich S. über. zum Einführen verschiedener Instrumente in die Augenhöhle beim Entfernen von Fremdkörpern durchgeführt (siehe), Operationen an Glaskörper(siehe), Netzhaut (siehe).
Literaturverzeichnis: Archangelsky V.N. Morphologische Grundlagen der ophthalmoskopischen Diagnostik, S. 132, M, 1960; B at-n und N A. Ja Hämodynamik des Auges und Methoden seiner Forschung, Seite. 34, Moskau, 1971; In o-dovozov A. M. Lichtreflexe des Fundus, Atlas, p. 160, M., 1980; Zaitseva N. S. et al. Immunologische und biochemische Faktoren in der Pathogenese und Begründung für die Behandlung von Uveitis, Vestn. ophthalm., Nr. 4, p. 31, 1980; Salzmann M. Anatomie und Histologie des menschlichen Auges im Normalzustand, seine Entwicklung und sein Verblassen, übers. mit ihm., p. 53, M, 1913; Kovalevsky E. I. Kinderaugenheilkunde, p. 189, M, 1970; er, Augenkrankheiten, p. 275, M., 1980; Krasnov M. L. Elemente der Anatomie in der klinischen Praxis eines Augenarztes, M., 1952; Mehrbändiges Handbuch zu Augenkrankheiten, Hrsg. V. N. Archangelsky, Bd. 1, Buch. 1, p. 159, Moskau, 1962; N e-sterov A. P., Bunin A. Ya. und Katsnelson L. A. Augeninnendruck, Physiologie und Pathologie, p. 141, 244, Moskau, 1974; Penkov M.A., Shpak N.I. und AvrushchenkoN. M. Endogene Uveitis, p. 47 und andere, Kiew, 1979; Samoilov A. Ya., Yuzefova F. I. und Azarova N. S. Tuberkulöse Augenkrankheiten, L., 1963; Fortschritte der Augenheilkunde, hrsg. v. E. B. Streiff, Bd 5, S. 183, Basel-N.Y., 1956; Frangois J., Rabaey M. et Vandermeerssche G. L'ult-rastructure des tissus occulaires au microscop electronicique, Ophthalmologica (Basel), t. 129, p. 36, 1955; System der Augenheilkunde, hrsg. von S. Duke Elder, v. 9, L., 1966; Woods A. C. Endogene Uveitis, Baltimore, 1956, Bibliogr.
O. B. Chentsova.
 Ist es möglich, Hagebutten zu haben, wenn man ein Neugeborenes stillt?
Ist es möglich, Hagebutten zu haben, wenn man ein Neugeborenes stillt? "Nowaja Gazeta" fand in der Biographie des Senators und Kämpfers gegen die ausländische Bedrohung Klimov die Biographie des ausländischen Offshore-Senators Andrey Klimov
"Nowaja Gazeta" fand in der Biographie des Senators und Kämpfers gegen die ausländische Bedrohung Klimov die Biographie des ausländischen Offshore-Senators Andrey Klimov Klondike-Tipps und Geheimnisse - Die verlorene Expedition Wo man Klondike-Zement bekommt
Klondike-Tipps und Geheimnisse - Die verlorene Expedition Wo man Klondike-Zement bekommt