Жълти петна по зеницата на окото. На окото се появи жълто петно - какво е това
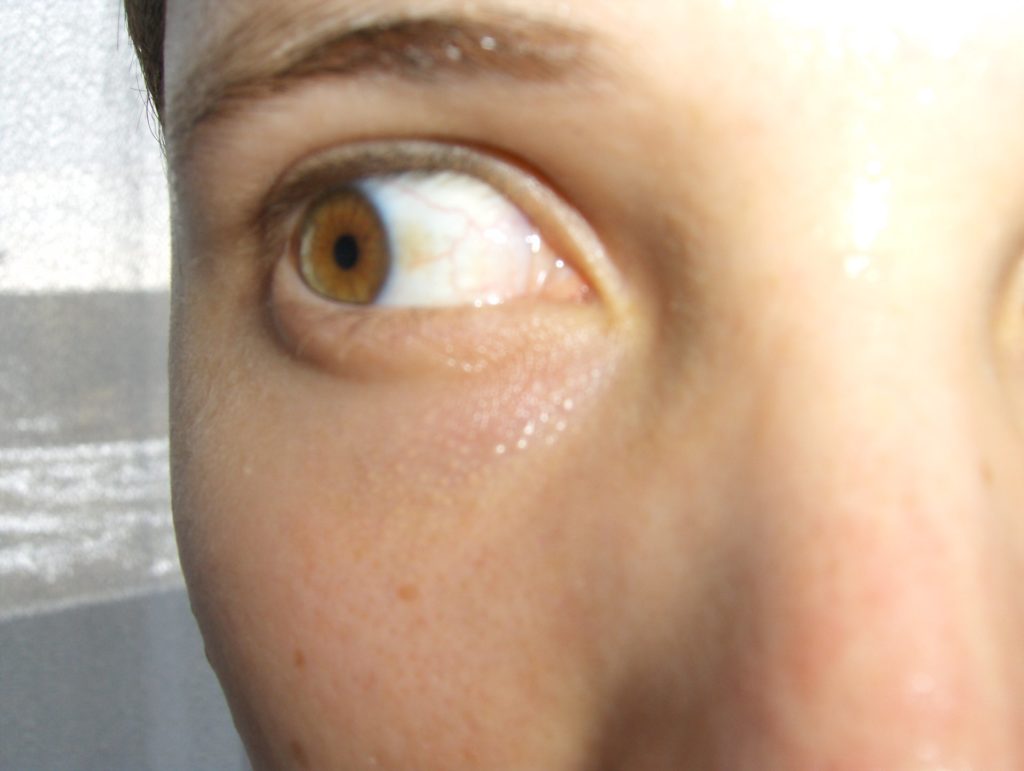
Здравата склера е прозрачна, бяла или белезникаво-синкава. Появата на петна по него може да е индикация за скрити заболявания. Пожълтяването на склерата или образуваните върху нея жълтеникави петна са тревожни симптоми, които не могат да бъдат пренебрегнати. Понякога само жълто петно върху бялото на окото говори за заболяването, тъй като все още няма други симптоми или те имат неизразен, замъглен характер.
Причините за образуването на жълти петна по бялото на очите са доста разнообразни, но повечето от тях са свързани с проблеми с черния дроб и жлъчния мехур.
Най-често петна по бялото на окото са признаци на жълтеница. Това се случва, когато има нарушение на екскрецията на билирубин, чернодробен ензим, от тялото. Нездравият черен дроб не може да се справи с натоварването и престава да отстранява излишъка си от тялото. Когато има твърде много билирубин, той се натрупва в тъканите и лигавиците, оцветявайки ги в различни нюанси на жълто или образува петна от същия нюанс. Най-често жълтеницата е ясен признак на хепатит или болест на Botkin. Опасно е за другите, тъй като е инфекциозно заболяване, което може да се предаде на здрави хора и да ги зарази, така че пренебрегването на наличието на болестта е изключително опасно.
Жълтеницата е симптом, проява на редица заболявания на черния дроб и жлъчния мехур:
- Хепатит.
- анемия
- Наличието на жлъчнокаменна болест.
- Проблеми във функционирането на жлъчните пътища.
- Рак на черния дроб.
- Последици от алкохолизма.
Петна по склерата показват заболявания, които представляват заплаха за човешкото здраве и живот, така че пренебрегването им е много опасно както за самия пациент, така и за здравето на неговите роднини и приятели. Това е особено важно в случай на откриване на заболявания, които застрашават живота на пациента.

Навременното търсене на медицинска помощ ще помогне за улавяне на болестта ранна фазакогато има шанс да започнете да го лекувате навреме. Процентът на оздравелите без усложнения при ранно лечение е доста висок.
В допълнение към проблемите с черния дроб, появата на петна може да бъде свързана с някои очни заболявания:
- Pinguecula. При него жълтите петна в ъглите на очите стават симптоми на заболяването. Появата им е провокирана от стареенето на лигавиците и се среща по-често при възрастните хора.
- Птеригиум. Придружава се от удебеляване и пролиферация на лигавицата на окото. При птеригиум цветът на петната става жълто-розов.
- Петна на Хорнер-Трантас. Това са признаци на алергия. Петната са малки, изпъкнали, подобни на зърна или разпръснати малки точки.
- Доброкачествена дермоидна киста на конюнктивата.
- Меланом. Това е злокачествено новообразувание, което може да остави следи върху лигавиците на очите.
- Рожден белег или невус. Може да има жълтеникав или кафеникав оттенък.
Всички прояви на заболявания, придружени от пожълтяване на склерата, са тревожни признаци, които изискват посещение при лекар и задълбочен преглед за получаване на точна диагноза.
Симптоми, придружаващи жълти петна
Жълтите петна, които се появяват на очната ябълка, може да са безболезнени и да не са придружени от други признаци на заболяване, но понякога има и други симптоми:
- Сърбеж и дразнене на очите.
- Силна болка в очите.
- Възпаление на клепачите или цялото око.
- Появата на секрет от очите.
- Повишена фоточувствителност и фотофобия.
- Усещане за прашинка в окото.
- Зрителни смущения.
- Загуба на апетит.
- Повишаване на телесната температура.
- Трескаво състояние.
- Слабост, летаргия.
- гадене
Появата на тези признаци не е необходима, но те могат да присъстват всички наведнъж или само някои от тях. Симптомите показват сериозен проблем в тялото, така че да се опитвате просто да намалите жълтите петна пред очите с капки или лосиони е не само безсмислено, но и опасно. Ако се постави навременна диагноза, е възможно да се уловят сериозни заболявания в самото начало на тяхното развитие, когато лечението може да даде положителни резултати.
Методи на лечение
Когато лекарят установи защо петното се е появило на окото, лечението може да започне. Свързва се главно с отстраняването на основното заболяване, което е причинило образуването на жълти петна по склерата. Само ако се реши проблемът с основното заболяване, петната престават да бъдат заплаха и или изчезват сами, или остават само козметичен недостатък.
Специализиран специалист се занимава с лечението на заболяването, тъй като петна по склерата са отдалечени прояви на заболяването. Но ако това е пингуекула - самостоятелно заболяване - лечението трябва да се извършва профилно. Ако pinguecula не е възпалена, на пациента се предписват капки като изкуствени сълзи или "Oxial". Когато заболяването е придружено от възпалителен процес, лекарят предписва употребата на противовъзпалителни и антибактериални лекарства- "Тобрадекс", "Диклофенак", "Макситрол" и други по избор на лекар.
В някои случаи пингуекулата се отстранява хирургически, особено ако много дразни пациента. След операцията е необходима хигиена и носене на превръзка до пълното зарастване на повърхността на раната.
Не пренебрегвайте образуването на петна в очите, те са предупреждение за възможно наличие на сериозни заболявания.
Предната област на окото (или склерата) при здрав човек е бяла с някои участъци с розово-бял нюанс. В някои случаи един или няколко жълти петна, което се счита за признак за развитие на всяка болест с патологичен характер.
Често естественият цвят на склерата се променя напълно при пациентите - придобива жълт оттенък. Причините за това състояние могат да бъдат както офталмологични заболявания, така и общи заболявания. Навременният достъп до специалист и висококачествената диагностика бързо ще определят зоната на лезията и ще елиминират заболяването.
Етиология
В медицинската практика са идентифицирани следните причини, поради които жълтите петна покриват структурните мембрани на окото или оцветяват целия протеин в жълтеникав оттенък:
Ако на клепача на пациента се появи жълто петно, тогава лекарите ще го нарекат диабет, затлъстяване или хипертонични патологии. Доказано е, че колкото по-високо е телесното тегло, толкова по-голяма е вероятността от жълта пигментация върху тъканите на окото.
Клинична картина
Лекарите са сигурни, че жълтото петно върху бялото на окото не е единственият симптом, който ще притеснява пациента. Патологичното състояние може да бъде придружено и от болка с различна интензивноств района на очни ябълки, намалени зрителни способности, отделяне от очите с гъста или течна консистенция, сърбеж.
Пациентът изпитва силен дискомфорт при престой на места с ярко осветление. Ако пигментацията е причинена от общо заболяване, тогава към горните симптоми ще се присъединят умора, гадене, загуба на апетит, втрисане или, обратно, усещане за топлина в тялото.
Диагностика
Има редица фактори, които провокират образуването на жълти петна в очите и пожълтяване на склерата. Следователно диагностицирането на причината за това състояние е доста трудно.
Най-често специалистите използват следните диагностични методи:
- Събиране на информация за симптомите и оплакванията на пациента. Проучването на анамнезата и медицинският преглед ще ви позволи да поставите предварителна диагноза. Ако има чернодробни заболявания, тогава палпацията ще разкрие увеличение на размера на органа. Когато патологиите на жлъчните пътища или метаболитни нарушения станат причина за иктерично оцветяване на окото, пациентът се чувства общо неразположение, цветът на изпражненията и урината се променя, появяват се признаци на интоксикация.
- Офталмологични изследвания. Биомикроскопията със специална лампа ще ви позволи да разгледате подробно структурата на окото.
- Ултразвуков метод и компютърна томография на органи, разположени в коремната кухина. Тези видове диагностика позволяват да се установи с висока точност локализацията на патологичните промени, които са причинили жълти петна върху зеницата на окото или склерата. Потвърждаването на резултата се извършва чрез биопсия.
- Лабораторни изследвания. В медицинската лаборатория се извършва кръвен тест за съдържание на червени кръвни клетки, холестерол, хемоглобин и билирубин. Като биоматериал за диагностика се използват и урина и изпражнения на пациента.
Лечение
Лечението на pinguecula се извършва с помощта на консервативна терапия. Използват се противовъзпалителни капки (Макситрол, Диклофенак). Капки за очи, които включват борна киселина, премахват дискомфорта и омекотяват лигавицата на окото. Ако липидните образувания все още причиняват неудобства на пациента, тогава е възможно хирургично отстраняване на патологията с лазерен лъч. Процедурата е доста проста и не отнема много време. В процеса на лечение на птеригиум също е необходима хирургическа намеса.
Методът за лечение на конюнктивална киста зависи от стадия на заболяването, размера на образуванието и местоположението. Първо, лекарят ще препоръча елиминиране на инфекцията, която я провокира, с помощта на противовъзпалителни лекарства. След това ще бъде извършена операцията. По време на интервенцията хирургът напълно изрязва тялото на кистата с лазерен лъч. Операцията се извършва под местна анестезия.
Ако пациентът е диагностициран с меланом на окото, тогава лечението на образуването трябва да започне възможно най-скоро. Най-ефективният метод е хирургично (пълно) отстраняване на злокачествен тумор. За да се изключи разпространението на патологията в съседни, здрави тъкани, е необходимо операцията да се комбинира с лъчева терапия или системна химиотерапия.
Неуспехът на метаболитните процеси се лекува с лекарства, които почистват черния дроб и жлъчните пътища от всички видове токсини и токсини. Консервативната терапия помага да се елиминира запушването на жлъчните пътища в началния стадий на заболяването.
Ако жълтеникавостта на бялото на очите не изчезне след това, тогава хирургическата интервенция е незаменима.
Предотвратяване
Превантивните мерки могат значително да намалят вероятността от развитие на патологии, които се проявяват с жълт цвят на склерата, роговицата и тъканите на клепачите. Те са както следва:
- балансирано и пълноценно хранене, с изключение на мазни и пушени храни, алкохолни напитки;
- активен начин на живот, който включва спорт, разходки на открито;
- подходяща почивка и здрав сън по време на 7-8 часа;
- редовна почивка по време на упорита работа на монитора на компютъра, използването на специални очила;
- приемане на мултивитаминни комплекси;
- използването на лекарства (гелове, капки), които овлажняват лигавицата на окото;
- редовни проверки на зрението и състоянието на очния апарат от офталмолог.
Патологията на склерата има редица характеристики в сравнение със заболяванията на други мембрани на окото, което се дължи на особеностите на нейната структура. Заболяванията на склерата са сравнително редки, характеризиращи се с леки клинични симптоми и бавен хроничен ход. В повечето случаи те са вторични – свързани със заболявания. хориоидея, с които склерата има обща васкуларизация и инервация. Основните видове патология на склерата са аномалии в развитието, възпалителни и дегенеративни заболявания.
Вродени аномалии на склерата
Вродените аномалии на склерата включват промени в нейния цвят (синя склера, меланоза) и форма (вродени кисти, ектазии).
Синята (синя) склера може да бъде проява на редица системни нарушения.
синдром на синя склера(синдром на Лобщайн-Ван дер Хеве) принадлежи към групата на конституционалните аномалии на съединителната тъкан, причинени от множество генни дефекти. Унаследява се по автозомно-доминантен начин с висока (71%) певетрантност. Среща се рядко - 1 случай на 40 000-60 000 новородени.
Основните функциина този синдром са двустранно синьо-синьо оцветяване на склерата, повишена чупливост на костите и загуба на слуха. Най-постоянният и най-ярко изразен симптом е синьо-синьото оцветяване на склерата, наблюдавано при 100% от пациентите със синдрома. Това оцветяване се дължи на факта, че чрез изтънени и необичайни прозрачна склераполупрозрачен пигмент на хороидеята. Проучванията установяват изтъняване на склерата, намаляване на броя на колагеновите и еластични влакна, метахроматичен цвят на основното вещество, което показва увеличаване на съдържанието на мукополизахариди, което показва незрялостта на фиброзната тъкан при този синдром и персистиране на ембрионалната склера. Има мнение, че синьо-синият цвят на склерата се дължи не толкова на нейното изтъняване, колкото на увеличаване на прозрачността поради промени в колоидно-химичните свойства на тъканта. Въз основа на това се предлага по-правилен термин за тази патология - „прозрачна склера“.
Синьо-синият цвят на склерата при този синдром се открива още при раждането; тя е по-интензивна, отколкото при здрави новородени, и не изчезва до 5-6-ия месец, както обикновено. Размерът на очите, като правило, не се променя. В допълнение към синята склера могат да се наблюдават и други очни аномалии: преден ембриотоксон, хипоплазия на ириса, зонална или кортикална катаракта, кератоконус, глаукома, ювенилна хориоидна склероза, цветна слепота, помътняване на роговицата от типа на петниста дегенерация и др.
Вторият симптом на синдрома- крехкостта на костите, съчетана със слабост на ставно-лигаментния апарат, се наблюдава при приблизително 65% от пациентите. Този симптом може да се появи по различно време, в зависимост от това кои три вида заболяване се разграничават. Първият тип е най-тежката лезия, при която фрактурите се появяват в утробата, по време на раждане или малко след раждането. Тези деца умират in utero или in ранно детство. При втория тип фрактурите се появяват в ранна детска възраст. Прогнозата за живота в тези случаи е благоприятна, но поради множество фрактури, които възникват спонтанно или с малко усилия, както и дислокации и сублуксации, остават груби обезобразяващи деформации на скелета. Третият тип се характеризира с появата на фрактури на възраст 2-3 години; броят и опасността от появата им постепенно намаляват с пубертета. Причините за крехкостта на костите са изключителната порьозност на костта, липсата на варовити съединения, ембрионалната природа на костната тъкан и други прояви на нейната хипоплазия.
Третият симптом на синдромае прогресираща загуба на слуха, която е следствие от отосклероза, недоразвитие и калцификация на лабиринта. Загубата на слуха се развива при около половината (45-50% от пациентите).
Понякога типичната триада при този синдром се съчетава с различни екстраокуларни аномалии на мезодермалната тъкан, от които най-честите са вродени сърдечни пороци, "цепнато небце", синдактилия и др.
Лечението е симптоматично.
Синдром на Ehlers-Danlos- заболяване, което има доминантен и автозомно-рецесивен начин на наследяване. Започва на 3-годишна възраст, характеризира се с повишена разтегливост на кожата, крехкост и уязвимост на нейните съдове, слабост на ставно-лигаментния апарат. Често тези пациенти имат синя склера, микрокорнея, кератоконус, сублуксация на лещата, отлепване на ретината. Слабостта на склерата може да доведе до нейното разкъсване дори при леки наранявания на очната ябълка.
Синята склера може също да бъде проява на окулоцереброренален синдром на Lowe, автозомно рецесивно заболяване, което засяга само момчета. При пациенти от раждането се открива катаракта в комбинация с микрофталмос, при 75% от пациентите се повишава вътреочното налягане, в резултат на което склерата се разтяга и се появява син цвят.
Вродената меланоза на склерата се характеризира с фокална или дифузна пигментация, дължаща се на пигментна хиперплазия на увеалната тъкан. По-голямата част от пигмента се натрупва в повърхностните слоеве на склерата и еписклерата, дълбоките слоеве на склерата са сравнително слабо пигментирани. Пигментните клетки са типични хроматофори, чиито дълги процеси проникват между склералните влакна. Пигментацията на склерата обикновено е проява на меланоза на окото. Вродената меланоза на склерата е наследствено заболяване с доминантен тип унаследяване. Процесът е по-често едностранен, само 10% от пациентите са засегнати и от двете очи [Katsnelson AV, 1957].
При меланоза склерата има петна от сиво-синкав, шисти, леко лилав или тъмнокафяв цвят на фона на обичайния цвят. Пигментацията може да бъде под формата на:
- отделни малки петна в периваскуларната и периневралната зона;
- големи изолирани островчета;
- промени в цвета на вида на мраморната склера.
В допълнение към меланозата на склерата, като правило, се наблюдава изразена пигментация на ириса, обикновено в комбинация с нарушение на неговата архитектоника, тъмен цвят на фундуса и пигментация на диска на зрителния нерв. Често се наблюдава перикорнеален пигментиран пръстен. Възможна пигментация на конюнктивата или кожата на клепачите. Меланозата обикновено се открива от раждането; пигментацията се увеличава през първите години от живота и в пубертета. Диагнозата се поставя въз основа на характерна клинична картина. Меланозата трябва да се диференцира от меланобластома на цилиарното тяло и хориоидеята.
Меланозата на склерата и очите като цяло не е патология. Въпреки това, злокачествените меланоми могат да се развият от пигментни лезии, особено по време на пубертета. В тази връзка пациентите с меланоза трябва да бъдат под диспансерно наблюдение.
Склерална меланоза се наблюдава и при алкаптонурия, наследствено заболяване, свързано с нарушен метаболизъм на тирозин. Страданието се дължи на дефицит на ензима хомогетиназа, което води до натрупване на хомогентизинова киселина в организма. Отлагайки се в тъканите, той ги оцветява в тъмен цвят. Характерно е потъмняването на склерата и хрущяла. Кафяви гранули се отлагат в роговицата близо до лимба на 3 и 9 часа. Има симетрична лезия на очите. При алкаптонурия се появява и пигментация на кожата на ушите и носа, урината става черна във въздуха, не е необичайно остеоартритът.
Меланозата на склерата не подлежи на лечение.
Жълтеникавото оцветяване на склерата в комбинация с екзофталмос, страбизъм, пигментен ретинит и слепота може да е признак на вродено нарушение на мастния метаболизъм (ретикулоендотелиоза, болест на Гоше, болест на Ниман-Пик). Промяна в цвета на склерата като меланоза може да се наблюдава при наследствено нарушение на въглехидратния метаболизъм - галактоземия.
Вродени кисти на склератае много рядко заболяване. По правило няма изолирани склерални кисти, а корнео-склерални лезии. Кистата, обикновено с размер на малко грахово зърно, има широка основа, неподвижно фиксирана, изпълнена с прозрачно воднисто съдържание и се разпространява приблизително еднакво към роговицата и склерата. Стената на кистата е съединителнотъканно образувание и е облицована с един или няколко слоя епител. Кистата може да се свърже с предната камера. Кистите са склонни да растат и могат внезапно да се увеличат бързо, често към склерата.
Лечение на киста- хирургически: предната стена на кистата се изрязва и изстъргва, задната й стена се почиства.
Дермоидните кисти на склерата са редки, по-чести са дермоидните кисти на конюнктивата, склерата и роговицата.
Вродените склерални колобоми са рядка аномалия. В склерата има празнина, достигаща до лимба, през която изпъква хороидеята.
Интрузията на склерата в роговицата е рядка аномалия, при която слоевете на склерата проникват в роговицата под формата на сърп.
Наличието на хрущял в склерата е много рядка аномалия. Характеризира се с наличието на полупрозрачни пластини от хиалинен хрущял в склерата.
 Възможно ли е шипка при кърмене на новородено
Възможно ли е шипка при кърмене на новородено "Новая газета" намери в биографията на сенатора и борец срещу външната заплаха Климов чуждестранни офшорки Андрей Климов сенатор биография
"Новая газета" намери в биографията на сенатора и борец срещу външната заплаха Климов чуждестранни офшорки Андрей Климов сенатор биография Съвети и тайни на Клондайк - Изгубената експедиция Къде да вземем цимент Клондайк
Съвети и тайни на Клондайк - Изгубената експедиция Къде да вземем цимент Клондайк