Աչքի բիբի վրա դեղին բծեր. Աչքի վրա դեղին բիծ հայտնվեց - ինչ է դա
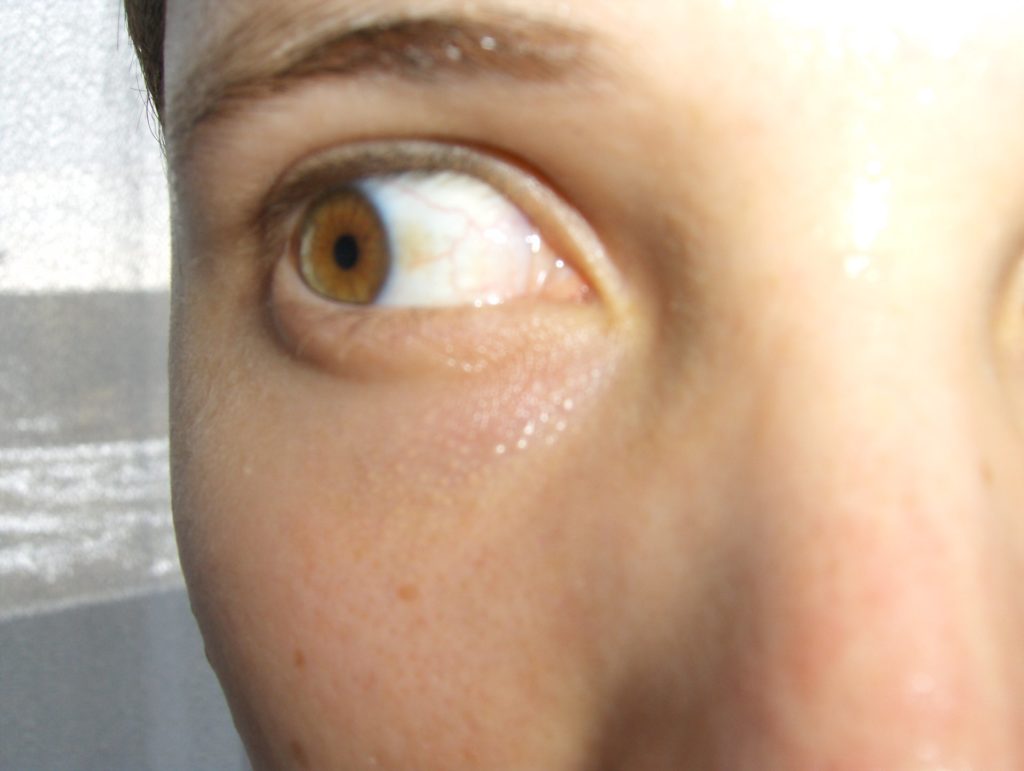
Առողջ սկլերան պարզ է, սպիտակ կամ սպիտակավուն կապտավուն: Դրա վրա բծերի հայտնվելը կարող է վկայել թաքնված հիվանդությունների մասին։ Սկլերայի դեղնացումը կամ դրա վրա գոյացած դեղնավուն հետքերը տագնապալի ախտանիշներ են, որոնք հնարավոր չէ անտեսել: Երբեմն աչքի սպիտակության վրա միայն դեղին բիծն է խոսում հիվանդության մասին, քանի որ այլ ախտանիշներ դեռ չկան կամ ունեն չարտահայտված, մշուշոտ բնույթ։
Աչքերի սպիտակուցի վրա դեղին բծերի առաջացման պատճառները բավականին բազմազան են, սակայն դրանց մեծ մասը կապված է լյարդի և լեղապարկի խնդիրների հետ։
Շատ հաճախ աչքի սպիտակության վրա բծերը դեղնախտի նշան են։ Դա տեղի է ունենում, երբ խախտում է լյարդի ֆերմենտի բիլլուբինի արտազատումը մարմնից: Անառողջ լյարդը չի կարողանում հաղթահարել բեռը և դադարում է մարմնից հեռացնել իր ավելցուկը: Շատ բիլիռուբինի առկայության դեպքում այն կուտակվում է հյուսվածքներում և լորձաթաղանթներում՝ ներկելով դրանք դեղին տարբեր երանգներով կամ առաջանում է նույն երանգի բծեր։ Ամենից հաճախ դեղնախտը հեպատիտի կամ Բոտկինի հիվանդության հստակ նշան է: Այն վտանգավոր է ուրիշների համար, քանի որ այն վարակիչ հիվանդություն է, որը կարող է փոխանցվել առողջ մարդկանց և վարակել նրանց, ուստի հիվանդության առկայությունը անտեսելը չափազանց վտանգավոր է։
Դեղնախտը ախտանիշ է, լյարդի և լեղապարկի մի շարք հիվանդությունների դրսևորում.
- Հեպատիտ.
- Անեմիա.
- Լեղաքարային հիվանդության առկայությունը.
- Լեղուղիների աշխատանքի հետ կապված խնդիրներ.
- Լյարդի քաղցկեղ.
- Ալկոհոլիզմի հետևանքները.
Սկլերայի վրա բծերը ցույց են տալիս հիվանդություններ, որոնք վտանգ են ներկայացնում մարդու առողջության և կյանքի համար, ուստի դրանց անտեսումը շատ վտանգավոր է ինչպես հիվանդի, այնպես էլ նրա հարազատների և ընկերների առողջության համար: Սա հատկապես կարևոր է հիվանդի կյանքին սպառնացող հիվանդությունների հայտնաբերման դեպքում։

Բժշկական օգնության ժամանակին դիմելը կօգնի վերացնել հիվանդությունը սկզբնաշրջաներբ հնարավորություն կա ժամանակին սկսել բուժել նրան։ Վաղ բուժման դեպքում առանց բարդությունների ապաքինվածների տոկոսը բավականին բարձր է։
Բացի լյարդի հետ կապված խնդիրներից, բծերի տեսքը կարող է կապված լինել որոշ աչքի հիվանդությունների հետ.
- Պինգեկուլա. Դրանով աչքի անկյուններում դեղին բծերը դառնում են հիվանդության ախտանիշ։ Նրանց տեսքը հրահրվում է լորձաթաղանթների ծերացման պատճառով և ավելի հաճախ հանդիպում է տարեց մարդկանց մոտ։
- Pterygium. Այն ուղեկցվում է աչքի լորձաթաղանթի խտացումով և բազմացումով։ Պտերիգիայի դեպքում բծերի գույնը դառնում է դեղնավարդագույն։
- Horner-Trantas բծերը. Սրանք ալերգիայի նշաններ են։ Բծերը մանր են, ուռուցիկ, նման են հատիկների կամ փոքր կետերի ցրվածության։
- Կոնյուկտիվայի բարորակ դերմոիդ կիստա.
- Մելանոմա. Սա չարորակ նորագոյացություն է, որը կարող է հետքեր թողնել աչքերի լորձաթաղանթի վրա։
- Ծննդյան նշան կամ նևուս: Այն կարող է ունենալ դեղնավուն կամ շագանակագույն երանգ:
Սկլերայի դեղնացումով ուղեկցվող հիվանդությունների բոլոր դրսեւորումները տագնապալի նշաններ են, որոնք պահանջում են բժշկի այցելություն և մանրակրկիտ հետազոտություն՝ ճշգրիտ ախտորոշում ստանալու համար։
Դեղին բծերին ուղեկցող ախտանիշներ
Դեղին բծերը, որոնք հայտնվում են ակնախնձորի վրա, կարող են լինել ցավազուրկ և չուղեկցվել հիվանդության այլ նշաններով, բայց երբեմն կան նաև այլ ախտանիշներ.
- Աչքերի քոր և գրգռում.
- Ուժեղ ցավ աչքերում.
- Կոպերի կամ ամբողջ աչքի բորբոքում.
- Աչքերից արտանետումների տեսքը.
- Լուսազգայունության և ֆոտոֆոբիայի բարձրացում:
- Աչքի խայթոցի զգացում.
- Տեսողական խանգարումներ.
- ախորժակի կորուստ.
- Մարմնի ջերմաստիճանի բարձրացում:
- Տենդային վիճակ.
- Թուլություն, անտարբերություն:
- Սրտխառնոց.
Այս նշանների ի հայտ գալը պարտադիր չէ, բայց դրանք կարող են լինել միանգամից կամ միայն դրանցից մի քանիսը։ Ախտանիշները վկայում են օրգանիզմում առկա լուրջ խնդիրների մասին, ուստի կաթիլներով կամ լոսյոններով պարզապես աչքերի առաջ դեղին բծերը նվազեցնելը ոչ միայն անիմաստ է, այլև վտանգավոր: Ժամանակին ախտորոշման դեպքում հնարավոր է լուրջ հիվանդություններով վարակվել դրանց զարգացման հենց սկզբում, երբ բուժումը կարող է դրական արդյունքներ տալ։
Բուժման մեթոդներ
Երբ բժիշկը որոշի, թե ինչու է բիծը հայտնվել աչքի վրա, բուժումը կարող է սկսվել: Այն հիմնականում կապված է հիմքում ընկած հիվանդությունից ազատվելու հետ, որը սկլերայի վրա դեղին հետքերի առաջացման պատճառ է դարձել։ Միայն հիմքում ընկած հիվանդության խնդիրը լուծելու դեպքում բծերը դադարում են սպառնալիք լինել և կամ ինքնուրույն անհետանում են, կամ մնում են ընդամենը կոսմետիկ թերություն։
Հիվանդության բուժմամբ զբաղվում է մասնագիտացված մասնագետ, քանի որ սկլերայի վրա բծերը հիվանդության հեռավոր դրսևորումներ են։ Բայց եթե դա պինգեկուլա է՝ անկախ հիվանդություն, ապա բուժումը պետք է կատարվի պրոֆիլով: Եթե պինգեկուլան բորբոքված չէ, հիվանդին նշանակվում են կաթիլներ, ինչպիսիք են արհեստական արցունքները կամ «Օքսիալը»: Երբ հիվանդությունը ուղեկցվում է բորբոքային գործընթացով, բժիշկը նշանակում է հակաբորբոքային և հակաբակտերիալ դեղամիջոցներ- «Տոբրադեքս», «Դիկլոֆենակ», «Մաքսիտրոլ» և այլն՝ բժշկի ընտրությամբ։
Որոշ դեպքերում պինգեկուլան հեռացվում է վիրահատական ճանապարհով, հատկապես, եթե այն մեծապես զայրացնում է հիվանդին: Վիրահատությունից հետո անհրաժեշտ է հիգիենա և վիրակապ կրել, մինչև վերքի մակերեսը լիովին ապաքինվի։
Մի անտեսեք աչքերում բծերի առաջացումը, դրանք նախազգուշացում են լուրջ հիվանդությունների հնարավոր առկայության մասին։
Առողջ մարդու մոտ աչքի (կամ սկլերայի) առաջի հատվածը սպիտակ է՝ վարդագույն-սպիտակ երանգի որոշ հատվածներով։ Որոշ դեպքերում մեկ կամ մի քանի դեղին բծեր, որը համարվում է պաթոլոգիական բնույթի ցանկացած հիվանդության զարգացման նշան։
Հաճախ հիվանդների մոտ սկլերայի բնական գույնը լիովին փոխվում է՝ այն ձեռք է բերում դեղին երանգ: Այս վիճակի պատճառները կարող են լինել ինչպես ակնաբուժական, այնպես էլ ընդհանուր հիվանդությունները: Մասնագետի ժամանակին հասանելիությունը և բարձրորակ ախտորոշումը արագ կորոշեն վնասվածքի տարածքը և կվերացնի հիվանդությունը:
Էթիոլոգիա
Բժշկական պրակտիկայում հայտնաբերվել են հետևյալ պատճառները, որոնց պատճառով դեղին բծերը ծածկում են աչքի կառուցվածքային թաղանթները կամ ներկում ամբողջ սպիտակուցը դեղնավուն երանգով.
Եթե հիվանդի կոպի վրա դեղին բիծ է հայտնվում, ապա բժիշկները դա կանվանեն շաքարախտ, գիրություն կամ հիպերտոնիկ պաթոլոգիաներ։ Ապացուցված է, որ որքան բարձր է մարմնի քաշը, այնքան մեծ է աչքի հյուսվածքների վրա դեղին պիգմենտացիայի հավանականությունը։
Կլինիկական պատկեր
Բժիշկները վստահ են, որ աչքի սպիտակության վրա դեղին բիծը միակ ախտանիշը չէ, որը կանհանգստացնի հիվանդին։ Պաթոլոգիական վիճակը կարող է ուղեկցվել նաև տարբեր ինտենսիվության ցավ-ի տարածքում ակնագնդիկներ, տեսողական հնարավորությունների նվազում, աչքերից հաստ կամ հեղուկ խտության արտահոսք, քոր։
Պացիենտը ուժեղ անհանգստություն է զգում՝ մնալով պայծառ լուսավորությամբ վայրերում: Եթե պիգմենտացիայի պատճառը ընդհանուր հիվանդությունն է, ապա վերը նշված ախտանշաններին կմիանան հոգնածությունը, սրտխառնոցը, ախորժակի կորուստը, դողը կամ հակառակը՝ մարմնի ջերմության զգացումը։
Ախտորոշում
Կան մի շարք գործոններ, որոնք հրահրում են աչքերում դեղին բծերի ձևավորում և սկլերայի դեղնացում։ Հետեւաբար, այս վիճակի պատճառի ախտորոշումը բավականին դժվար է:
Մասնագետներն առավել հաճախ օգտագործում են հետևյալ ախտորոշիչ մեթոդները.
- Հիվանդի ախտանիշների և գանգատների մասին տեղեկատվության հավաքագրում: Անամնեզի ուսումնասիրությունը և բժշկական զննումը թույլ կտան նախնական ախտորոշում կատարել: Եթե կան լյարդի հիվանդություններ, ապա պալպացիան կբացահայտի օրգանի չափի մեծացում։ Երբ լեղածորանների պաթոլոգիաները կամ նյութափոխանակության խանգարումը դառնում են աչքի իկտերիկ գունավորման պատճառ, հիվանդը զգում է ընդհանուր թուլություն, փոխվում է կղանքի և մեզի գույնը, հայտնվում են թունավորման նշաններ։
- Ակնաբուժական հետազոտություն. Հատուկ լամպի միջոցով բիոմիկրոսկոպիան թույլ կտա մանրամասն ուսումնասիրել աչքի կառուցվածքը։
- Որովայնի խոռոչում տեղակայված օրգանների ուլտրաձայնային մեթոդ և համակարգչային տոմոգրաֆիա. Այս տեսակի ախտորոշումները հնարավորություն են տալիս բարձր ճշգրտությամբ հաստատել պաթոլոգիական փոփոխությունների տեղայնացումը, որոնք դեղին բծեր են առաջացրել աչքի բիբի կամ սկլերայի վրա: Արդյունքի հաստատումն իրականացվում է բիոպսիայի միջոցով։
- Լաբորատոր թեստեր. Բժշկական լաբորատորիան արյան ստուգում է կատարում կարմիր արյան բջիջների, խոլեստերինի, հեմոգլոբինի և բիլիրուբինի պարունակության համար։ Որպես ախտորոշման կենսանյութ՝ օգտագործվում է նաև հիվանդի մեզը և կղանքը։
Բուժում
Պինգեկուլայի բուժումն իրականացվում է պահպանողական թերապիայի միջոցով։ Օգտագործվում են հակաբորբոքային կաթիլներ (Maxitrol, Diclofenac): Աչքի կաթիլներ, որոնք ներառում են բորաթթու, վերացնում են անհարմարությունը և փափկեցնում աչքի լորձաթաղանթը։ Եթե լիպիդային գոյացությունները դեռևս անհարմարություններ են պատճառում հիվանդին, ապա հնարավոր է վիրահատական ճանապարհով հեռացնել պաթոլոգիան լազերային ճառագայթով։ Գործընթացը բավականին պարզ է և շատ ժամանակ չի պահանջում։ Վիրաբուժական միջամտություն է պահանջվում նաեւ պտերիզի բուժման գործընթացում։
Կոնյուկտիվային կիստի բուժման մեթոդը կախված է հիվանդության փուլից, առաջացման չափից և տեղակայումից: Նախ, բժիշկը խորհուրդ կտա վերացնել վարակը, որը հրահրել է այն հակաբորբոքային դեղերի օգնությամբ: Այնուհետեւ վիրահատությունը կկատարվի։ Միջամտության ընթացքում վիրաբույժը լազերային ճառագայթով ամբողջությամբ կկտրի կիստի մարմինը։ Վիրահատությունը կատարվում է տեղային անզգայացման տակ։
Եթե հիվանդի մոտ ախտորոշվել է աչքի մելանոմա, ապա պետք է հնարավորինս շուտ սկսել գոյացությունների բուժումը։ Ամենաարդյունավետ մեթոդը չարորակ ուռուցքի վիրահատական (ամբողջական) հեռացումն է։ Հարևան, առողջ հյուսվածքներին պաթոլոգիայի տարածումը բացառելու համար անհրաժեշտ է վիրահատությունը համատեղել ճառագայթային թերապիայի կամ համակարգային քիմիաթերապիայի հետ։
Նյութափոխանակության գործընթացների ձախողումը բուժվում է դեղամիջոցներով, որոնք մաքրում են լյարդը և լեղուղիները բոլոր տեսակի տոքսիններից և տոքսիններից: Պահպանողական թերապիան օգնում է վերացնել լեղուղիների խցանումը հիվանդության սկզբնական փուլում:
Եթե սրանից հետո աչքերի սպիտակուցների դեղնությունը չի վերանում, ապա վիրահատական միջամտությունն անփոխարինելի է։
Կանխարգելում
Կանխարգելիչ միջոցառումները կարող են զգալիորեն նվազեցնել պաթոլոգիաների զարգացման հավանականությունը, որոնք դրսևորվում են սկլերայի, եղջերաթաղանթի և կոպերի հյուսվածքների դեղին գույնով: Դրանք հետևյալն են.
- հավասարակշռված և օգտակար սնուցում, բացառությամբ յուղոտ և ապխտած սննդի, ալկոհոլային խմիչքների.
- ակտիվ ապրելակերպ, որը ներառում է սպորտ, բացօթյա զբոսանքներ;
- ընթացքում պատշաճ հանգիստ և առողջ քուն 7-8 ժամ;
- կանոնավոր հանգիստ համակարգչի մոնիտորի մոտ քրտնաջան աշխատանքի ժամանակ, հատուկ ակնոցների օգտագործում;
- մուլտիվիտամինային համալիրների ընդունում;
- դեղերի օգտագործումը (գելեր, կաթիլներ), որոնք խոնավեցնում են աչքի լորձաթաղանթը.
- տեսողության և աչքի ապարատի վիճակի կանոնավոր ստուգում ակնաբույժի կողմից:
Սկլերայի պաթոլոգիան աչքի այլ թաղանթների հիվանդությունների համեմատ ունի մի շարք առանձնահատկություններ, ինչը պայմանավորված է նրա կառուցվածքի յուրահատկությամբ։ Սկլերային հիվանդությունները համեմատաբար հազվադեպ են, բնութագրվում են մեղմ կլինիկական ախտանիշներով և դանդաղ քրոնիկ ընթացքով: Շատ դեպքերում դրանք երկրորդական են՝ կապված հիվանդությունների հետ։ choroid, որի հետ սկլերան ունի ընդհանուր անոթայինացում և նյարդայնացում։ Սկլերային պաթոլոգիայի հիմնական տեսակներն են զարգացման անոմալիաները, բորբոքային և դեգեներատիվ հիվանդությունները։
Սկլերայի բնածին անոմալիաներ
Սկլերայի բնածին անոմալիաները ներառում են նրա գույնի (կապույտ սկլերա, մելանոզ) և ձևի փոփոխություն (բնածին կիստաներ, էկտազիաներ):
Կապույտ (կապույտ) սկլերան կարող է լինել մի շարք համակարգային խանգարումների դրսեւորում։
կապույտ սկլերայի համախտանիշ(Լոբշտեյն-Վան դեր Հևի համախտանիշ) պատկանում է շարակցական հյուսվածքի կոնստիտուցիոնալ անոմալիաների խմբին, որոնք առաջանում են բազմաթիվ գենային արատներով։ Ժառանգվում է աուտոսոմային գերիշխող ձևով՝ բարձր (71%) պվետրանսով: Հազվադեպ է՝ 1 դեպք 40000-60000 նորածինների համար։
Հիմնական հատկանիշներըԱյս համախտանիշից են սկլերայի երկկողմանի կապույտ-կապույտ գունավորումը, ոսկրերի փխրունության բարձրացումը և լսողության կորուստը: Ամենակայուն և առավել արտահայտված ախտանիշը սկլերայի կապույտ-կապույտ գունավորումն է, որը դիտվում է սինդրոմով հիվանդների 100%-ի մոտ: Այս գունավորումը պայմանավորված է նրանով, որ նոսրացած և անսովոր միջոցով թափանցիկ սկլերաքորոիդի կիսաթափանցիկ պիգմենտ: Ուսումնասիրությունները հաստատել են սկլերայի նոսրացում, կոլագենի և առաձգական մանրաթելերի քանակի նվազում, հիմնական նյութի մետախրոմատիկ գույնը, ինչը վկայում է մուկոպոլիսաքարիդների պարունակության բարձրացման մասին, ինչը ցույց է տալիս այս համախտանիշի թելքավոր հյուսվածքի անհասությունը և սաղմնային սկլերայի կայունությունը: Կարծիք կա, որ սկլերայի կապույտ-կապույտ գույնը պայմանավորված է ոչ այնքան նրա նոսրացումով, որքան թափանցիկության բարձրացմամբ՝ կապված հյուսվածքի կոլոիդ-քիմիական հատկությունների փոփոխության հետ։ Դրա հիման վրա առաջարկվում է այս պաթոլոգիայի ավելի ճիշտ տերմինը՝ «թափանցիկ սկլերա»։
Այս սինդրոմում սկլերայի կապույտ-կապույտ գույնը հայտնաբերվում է արդեն ծննդյան ժամանակ. այն ավելի ինտենսիվ է, քան առողջ նորածինների մոտ և սովորականի պես չի անհետանում 5-6-րդ ամսում: Աչքերի չափը, որպես կանոն, չի փոխվում։ Բացի կապույտ սկլերայից, կարող են դիտվել նաև աչքի այլ անոմալիաներ՝ առաջի էմբրիոտոքսոն, ծիածանաթաղանթի հիպոպլազիա, զոնուլյար կամ կեղևային կատարակտ, կերատոկոնուս, գլաուկոմա, անչափահաս կորոիդային սկլերոզ, դալտոնիկություն, եղջերաթաղանթի անթափանցիկություն՝ բծավոր դեգեներացիայի տիպի և այլն։
Համախտանիշի երկրորդ ախտանիշը- ոսկորների փխրունություն, զուգորդված հոդային-կապակային ապարատի թուլության հետ, նկատվում է հիվանդների մոտավորապես 65% -ի մոտ: Այս ախտանիշը կարող է ի հայտ գալ տարբեր ժամանակներում՝ կախված նրանից, թե հիվանդության երեք տեսակ է առանձնանում։ Առաջին տեսակը ամենածանր ախտահարումն է, որի ժամանակ կոտրվածքներ են առաջանում արգանդում, ծննդաբերության ժամանակ կամ ծնվելուց անմիջապես հետո։ Այս երեխաները մահանում են արգանդում կամ ներսում վաղ մանկություն. Երկրորդ տեսակի դեպքում կոտրվածքները տեղի են ունենում վաղ մանկության շրջանում: Այս դեպքերում կյանքի համար կանխատեսումը բարենպաստ է, սակայն բազմաթիվ կոտրվածքների պատճառով, որոնք տեղի են ունենում ինքնաբուխ կամ փոքր ջանքերի, ինչպես նաև տեղահանումների և ենթաբլյուքսացիաների պատճառով, կմախքի կոպիտ այլանդակող դեֆորմացիաները մնում են: Երրորդ տեսակը բնութագրվում է 2-3 տարեկանում կոտրվածքների առաջացմամբ; դրանց առաջացման թիվն ու վտանգը աստիճանաբար նվազում է սեռական հասունացման ընթացքում: Ոսկրերի փխրունության պատճառներն են՝ ոսկրի ծայրահեղ ծակոտկենությունը, կրային միացությունների բացակայությունը, ոսկրային հյուսվածքի սաղմնային բնույթը և նրա հիպոպլազիայի այլ դրսևորումները։
Համախտանիշի երրորդ ախտանիշըառաջադեմ լսողության կորուստ է, որը օտոսկլերոզի, լաբիրինթոսի թերզարգացման և կալցիֆիկացման հետևանք է։ Լսողության կորուստը զարգանում է մոտ կեսում (հիվանդների 45-50%):
Երբեմն այս համախտանիշի տիպիկ եռյակը զուգակցվում է մեզոդերմային հյուսվածքի մի շարք արտաակնային անոմալիաների հետ, որոնցից առավել տարածված են սրտի բնածին արատները, «ճեղքվածքը», սինդակտիլիան և այլն։
Բուժումը սիմպտոմատիկ է։
Էլերս-Դանլոսի համախտանիշ- հիվանդություն, որն ունի ժառանգականության գերիշխող և աուտոսոմային ռեցեսիվ եղանակ: Այն սկսվում է 3 տարեկանից, բնութագրվում է մաշկի առաձգականության բարձրացմամբ, նրա անոթների փխրունությամբ և խոցելիությամբ, հոդային կապանային ապարատի թուլությամբ։ Հաճախ այդ հիվանդների մոտ նկատվում են կապույտ սկլերա, միկրոեղջերաթաղանթ, կերատոկոնուս, ոսպնյակի ենթաբլյուքսացիա, ցանցաթաղանթի հեռացում։ Սկլերայի թուլությունը կարող է հանգեցնել դրա պատռման նույնիսկ ակնագնդի աննշան վնասվածքների դեպքում:
Կապույտ սկլերան կարող է լինել նաև Լոուի օկուլոցերեբրոնալ համախտանիշի դրսևորում, որը աուտոսոմային ռեցեսիվ խանգարում է, որը ազդում է միայն տղաների վրա: Ծնունդից հիվանդների մոտ կատարակտը հայտնաբերվում է միկրոֆթալմոսի հետ համատեղ, հիվանդների 75%-ի մոտ բարձրանում է ներակնային ճնշումը, ինչի հետևանքով սկլերան ձգվում է և հայտնվում է նրա կապույտ գույնը։
Սկլերայի բնածին մելանոզը բնութագրվում է նրա կիզակետային կամ ցրված պիգմենտացիայով՝ կապված ուվեալ հյուսվածքի պիգմենտային հիպերպլազիայի հետ։ Պիգմենտի մեծ մասը կուտակվում է սկլերայի և էպիսկլերայի մակերեսային շերտերում, սկլերայի խորը շերտերը համեմատաբար վատ պիգմենտավորված են։ Պիգմենտային բջիջները բնորոշ քրոմատոֆորներ են, որոնց երկարատև պրոցեսները թափանցում են սկլերային մանրաթելերի միջև։ Սկլերայի պիգմենտացիան սովորաբար աչքի մելանոզի դրսեւորում է։ Սկլերայի բնածին մելանոզը ժառանգական հիվանդություն է՝ ժառանգականության գերակշռող տեսակով։ Գործընթացը ավելի հաճախ միակողմանի է, հիվանդների միայն 10% -ի վրա ազդում է երկու աչքը [Katsnelson AV, 1957]:
Մելանոզով սկլերան սովորական գույնի ֆոնի վրա ունի մոխրագույն կապտավուն, սալաքար, թեթևակի մանուշակագույն կամ մուգ շագանակագույն բծեր: Պիգմենտացիան կարող է լինել հետևյալ ձևերով.
- անհատական փոքր բծեր պերիվասկուլյար և պերինևալ գոտիներում;
- խոշոր մեկուսացված կղզիներ;
- գույնի փոփոխություններ մարմարե սկլերայի տեսակի մեջ:
Բացի սկլերայի մելանոզից, որպես կանոն, նկատվում է ծիածանաթաղանթի ընդգծված պիգմենտացիա, որը սովորաբար զուգակցվում է նրա ճարտարապետության խախտմամբ, ֆոնդի մուգ գույնի և օպտիկական սկավառակի պիգմենտացիայի հետ։ Հաճախ նկատվում է պիգմենտային պիգմենտային օղակ: Կոպերի կոնյուկտիվայի կամ մաշկի հնարավոր պիգմենտացիան: Մելանոզը սովորաբար հայտնաբերվում է ծննդից; պիգմենտացիան աճում է կյանքի առաջին տարիներին և սեռական հասունացման շրջանում: Ախտորոշումը հաստատվում է բնորոշ կլինիկական պատկերի հիման վրա։ Մելանոզը պետք է տարբերվի թարթիչային մարմնի և քորոիդ մելանոբլաստոմայից։
Սկլերայի և ընդհանուր առմամբ աչքերի մելանոզը պաթոլոգիական չէ: Այնուամենայնիվ, չարորակ մելանոման կարող է զարգանալ պիգմենտային վնասվածքներից, հատկապես սեռական հասունացման շրջանում: Այս առումով մելանոզով հիվանդները պետք է լինեն դիսպանսեր հսկողության տակ։
Սկլերային մելանոզը նկատվում է նաև ալկապտունուրիայի դեպքում՝ ժառանգական հիվանդություն, որը կապված է թիրոզինի նյութափոխանակության խանգարման հետ։ Տառապանքը պայմանավորված է հոմոգետինազ ֆերմենտի անբավարարությամբ, որը հանգեցնում է մարմնում հոմոգենթիսաթթվի կուտակմանը։ Լինելով հյուսվածքների մեջ՝ այն ներկում է դրանք մուգ գույնով։ Բնորոշ է սկլերայի և աճառի մգացումը։ Շագանակագույն հատիկներն նստում են եղջերաթաղանթում՝ լիմբուսի մոտ, ժամը 3-ին և 9-ին: Աչքերի սիմետրիկ ախտահարում կա։ Ալկապտոնուրիայի դեպքում առաջանում է նաև ականջների և քթի մաշկի պիգմենտացիա, մեզը սևանում է օդում, իսկ օստեոարթրիտը հազվադեպ չէ:
Սկլերայի մելանոզը ենթակա չէ բուժման.
Սկլերայի դեղնավուն գունավորումը էկզոֆթալմոսի, ստրաբիզմի, պիգմենտոզային ցանցաթաղանթի և կուրության հետ համատեղ կարող է լինել ճարպային նյութափոխանակության բնածին խանգարման նշան (ռետիկուլոէնդոթելիոզ, Գոշերի հիվանդություն, Նիման-Փիկ հիվանդություն): Սկլերայի գույնի փոփոխությունը, ինչպիսին մելանոզն է, կարող է դիտվել ածխաջրերի նյութափոխանակության ժառանգական խանգարմամբ՝ գալակտոզեմիայի դեպքում:
Սկլերայի բնածին կիստաներշատ հազվադեպ հիվանդություն է։ Որպես կանոն, լինում են ոչ թե մեկուսացված սկլերային կիստաներ, այլ եղջերաթաղանթային ախտահարումներ։ Սովորաբար փոքր սիսեռի չափ կիստան ունի լայն հիմք, անշարժ ամրացված է, լցված է թափանցիկ ջրային պարունակությամբ և մոտավորապես հավասարապես տարածվում է եղջերաթաղանթի և սկլերայի վրա։ Կիստայի պատը շարակցական հյուսվածքի գոյացություն է և պատված է էպիթելի մեկ կամ մի քանի շերտերով: Կիստը կարող է միանալ առաջի խցիկին: Կիստերը հակված են աճելու և կարող են հանկարծակի աճել, հաճախ դեպի սկլերան:
Կիստայի բուժում- վիրաբուժական. կիստի առաջի պատը կտրվում և քերվում է, նրա հետևի պատը մաքրվում է։
Սկլերայի դերմոիդ կիստաները հազվադեպ են, ավելի տարածված են կոնյուկտիվայի, սկլերայի և եղջերաթաղանթի դերմոիդ կիստաները:
Բնածին սկլերային կոլոբոմաները հազվադեպ անոմալիա են: Սկլերայում առաջանում է լիմբուսին հասնող բաց, որի միջով քորոիդը ուռչում է։
Սկլերայի ներխուժումը եղջերաթաղանթի մեջ հազվագյուտ անոմալիա է, որի դեպքում սկլերայի շերտերը մանգաղի տեսքով թափանցում են եղջերաթաղանթ։
Սկլերայում աճառի առկայությունը շատ հազվադեպ անոմալիա է։ Այն բնութագրվում է սկլերայում հիալինային աճառի կիսաթափանցիկ թիթեղների առկայությամբ։
 Հնարավո՞ր է նորածինին կրծքով կերակրելիս վարագույրներ ունենալ
Հնարավո՞ր է նորածինին կրծքով կերակրելիս վարագույրներ ունենալ «Նովայա գազետա»-ն հայտնաբերվել է սենատոր և արտաքին սպառնալիքի դեմ պայքարող Կլիմովի կենսագրության մեջ արտասահմանյան օֆշոր Անդրեյ Կլիմովի սենատորի կենսագրությունը.
«Նովայա գազետա»-ն հայտնաբերվել է սենատոր և արտաքին սպառնալիքի դեմ պայքարող Կլիմովի կենսագրության մեջ արտասահմանյան օֆշոր Անդրեյ Կլիմովի սենատորի կենսագրությունը. Klondike Tips and Secrets - The Lost Expedition Որտեղ ստանալ Klondike Ցեմենտ
Klondike Tips and Secrets - The Lost Expedition Որտեղ ստանալ Klondike Ցեմենտ